Actualización en Vitiligo

El vitiligo no segmentario (o generalizado) y el segmentario tienen características clínicas distintivas e historias naturales (tabla 1 y fig 1). El vitiligo no segmentario es el tipo más común (85% al 90% de los casos), el vitiligo segmentario como generalmente tiene un inicio más temprano, representa el 30% de los casos de la niñez. El vitiligo segmentario y no segmentario pueden inicialmente presentarse como vitiligo focal, que se caracteriza por afectar una pequeña área (menos de 15 cm2). En raras ocasiones el vitiligo segmentario y el no segmentario pueden coexistir, y en esos casos, las lesiones segmentarias responden menos al tratamiento.
La falta de melanocitos epidérmicos es el hallazgo más importante en el vitiligo. En áreas completamente despigmentadas, la inflamación está ausente generalmente, pero las células mononucleares se han identificado al márgen de áreas despigmentadas en casos de vitiligo no segmentario, especialmente en enfermedad rápidamente progresiva. La causa inicial de vitiligo no segmentario aún se debate pero parece involucrar factores inmunológicos, estrés oxidativo, o una alteración simpática-neurogénica.
En el vitiligo segmentario la alteración simpática-neurogénica es considerada como un factor precipitante, pero las observaciones sugieren una anormalidad genética restringida al segmento (mosaicismo).
Algunos genes se relacionan con el vitiligo en poblaciones de descendencia europea. En el grupo autoinmune se han identificado variantes en el gen que codifica la proteina 1 rica en leucina NACHT, o NALP1.
Diagnóstico
En pacientes con máculas despigmentadas, debe realizarse una historia clínica completa y exámen físico incluyendo la luz de Wood (fig 2) para descartar otras enfermedades (tabla 2).
Las exposiciones ocupacionales, pueden causar despigmentación o exacerbar el vitiligo subyacente. En el vitiligo no segmentario, las máculas típicas muestran despigmentación homogénea y tienen bordes bien definidos. La pérdida del pigmento del pelo generalmente no se ve hasta estadios tardíos de la enfermedad. Se observa un halo hiperpigmentado en la interfase de piel despigmentada y piel normal luego de la exposición solar.
Las máculas en vitiligo segmentario tienen borde más irregular y pérdida de pigmento menos homogénea que en el vitiligo no segmentario. En pacientes con piel oscura, puede haber compromiso notable de las mucosas. Varias enfermedades pueden confundirse con vitiligo, especialmente el nevo despigmentoso. Rara vez es necesario hacer biopsia para confirmar el diagnóstico.
Se debe interrogar a los pacientes por historia familiar de vitiligo, canas prematuras e historia personal de enfermedad tiroidea u otras enfermedades autoinmunes (ej. alopecia areata, artritis reumatoidea, diabetes, y anemia perniciosa). Los halos nevos (nevos con despigmentación alrededor) son 8 a 10 veces más comunes en pacientes con vitiligo que en la población general; halos nevos múltiples son marcadores de autoinmunidad celular contra las células névicas y pueden indicar un incremento del riesgo de vitiligo en pacientes con historia familiar de la enfermedad.
En algunos pacientes con vitiligo no segmentario, ocurre una fase de aceleración, con rápida progresión de la enfermedad en semanas o meses, necesitando una intervención más urgente (curso corto de corticoides). Se les debe preguntar a los pacientes sobre tratamientos previos y sus respuestas, y cualquier trauma que precede a cambios cutáneos (como en el fenómeno de Koebner) (fig 3).
Debido a que el vitiligo no segmentario se asocia con incremento del riesgo de enfermedad tiroidea autoinmune, especialmente la tiroiditis de Hashimoto, debe medirse el nivel de tirotrofina anualmente, especialmente en pacientes con anticuerpos antiperoxidasa en el screening inicial. La frecuencia de asociación de enfermedad autoinmune en pacientes con vitiligo varía con el tipo de piel o raza. Se debe investigar cualquier signo o síntoma de enfermedad autoinmune órgano específica. Se tiene un alto índice de sospecha en pacientes con historia personal o familiar de enfermedad autoinmune.
Tabla 1. Características típicas de vitiligo segmentario y no segmentario.
Vitiligo segmentario Vitiligo no segmentario
Generalmente comienza en la niñez
Puede comenzar en la niñez, pero su inicio posterior es más común
Inicio rápido y se estabiliza
Es progresivo con exacerbación
Involucra al pelo rápidamente luego del inicio
Involucra el pelo en estadios tardíos
Generalmente no se acompaña de otras enfermedades inmunológicas
Generalmente se acompaña de historia personal o familiar de autoinmunidad
Generalmente ocurre en la cara
Comúnmente ocurre en sitios sensibles a la presión y fricción y propensos a traumas
Generalmente responde a trasplante autólogo, con repigmentación estable
Frecuentemente recae in situ luego del trasplante autólogo
Puede ser difícil de distinguir del nevo despigmentario, especialmente en casos de inicio temprano
.
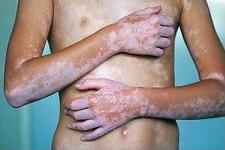
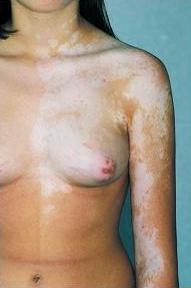
Figura 1. Vitiligo no segmentario y segmentario.
Panel A. Vitiligo no segmentario caracterizado por máculas blancas generalmente simétricas y que se incrementan de tamaño con el tiempo, correspondiendo a pérdida de melanocitos epidérmicos funcionantes y algunas veces del folículo piloso.
Panel B. Vitiligo segmentario típicamente tiene una distribución unilateral que puede afectar completamente o parcialmente un dermatoma. En la mayoría de los pacientes hay un único segmento de despigmentación, pero en raros casos pueden estar involucrados 2 o más segmentos con distribución ipsilateral o contralateral.
Panel A
Panel B
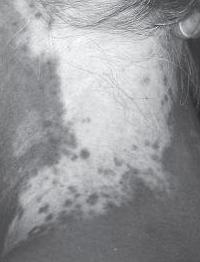
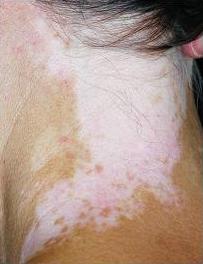
Figura 2. Exámen con lámpara de Wood.
La lámpara de Wood es un dispositivo manual que emite irradiación ultravioleta A de aproximadamente 365 nm. El exámen se realiza en una habitación oscura. La luz de Wood provee una reflexión brillante de las manchas blancas y mejora detalles en tonos intermedios (panel A) al compararlos con la luz normal (panel B). Para los pacientes con fototipos oscuros éste exámen es menos útil.
Panel A
Panel B
Tabla 2. Diagnósticos diferenciales de vitiligo no segmentario.
|
Diagnóstico |
Características |
| Hipomelanosis heredada o genéticamente inducida | Despigmentación presente al nacimiento, pero puede no hacerse visible hasta la primera exposición solar, algunas veces a los 2 o 3 años; es común una historia familiar positiva |
| Piebaldismo | Despigmentación, autonómica dominante |
| Esclerosis tuberosa | Manchas blancas pequeñas o mayores, convulsiones, angiofibromas, piel shagreen, autosómica dominante |
| Hipomelanosis de Ito | Distribución lineal, patrón uni o bilateral de líneas hipopigmentadas; esporádica, mosaicismo cromosómico o genético |
| Síndrome de Waardenburg | Manchas blancas, hipertelorismo, sordera; posible asociación con megacolon congénito |
| Hipopigmentación postinflamatoria | Ocurre en enfermedades inflamatorias acompañadas por incremento del turn over epidérmico (ej psoriasis, dermatitis atópica), o en liquen plano, reacciones a drogas, esclerodermia, liquen escleroso |
| Hipomelanosis paramalignas | . |
| Micosis fungoide | Puede presentarse como piel despigmentada en pacientes de piel oscura, la biopsia es diagnóstica |
| Melanoma | Los cambios vitiligoides varían del halo de despigmentación alrededor del melanoma (fenómeno maligno de Sutton) hasta cambios vitiligoides más diseminados, con la luz de Wood los márgenes de las lesiones son menos definidos que en el vitiligo común y la despigmentación es generalmente incompleta |
| Hipopigmentación parainfecciosa | . |
| Tinea vesicolor | Puede causar cambios vitiligoides luego del tratamiento en ausencia de re-exposición a luz UV, la presencia de escamas y fluorescencia verde en lesiones no tratadas permiten un diagnóstico definitivo |
| Lepra indeterminada | Máculas hipocrómicas hipoestésicas |
| Hipomelanosis macular adquirida | En adultos jóvenes frecuentemente referida como pitiriasis versicolor recalcitrante |
| Leucodermia postraumática | Puede ocurrir luego de quemaduras profundas |
| Melasma | Puede confundirse con vitiligo cuando las lesiones hiperpigmentadas están rodeadas de piel hipocrómica |
| Despigmentación ocupacional o inducida por drogas | . |
| Ocupacional | Despigmentación por contacto generalmente causada por derivados fenólicos |
| Inducida por drogas | Causada por drogas sistémicas o tópicas como el imiquimod |
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.












