Sabizabulin oral para adultos hospitalizados de alto riesgo con Covid-19
Introducción
Sabizabulin es un nuevo disruptor de microtúbulos disponible por vía oral que se dirige, se une y entrecruza las subunidades de tubulina α y β para inhibir la polimerización e inducir la despolimerización de los microtúbulos en las células. Los microtúbulos son estructuras de transporte intracelular críticas para la entrada, el tráfico, la replicación y la salida de las células del coronavirus así como para desencadenar la respuesta inflamatoria innata y la tormenta de citocinas responsable del síndrome de dificultad respiratoria aguda (SDRA), el shock séptico y, con frecuencia, la muerte.
El SDRA es una de las principales causas de mortalidad en la infección por Covid-19, ya que la infiltración de células inmunitarias en ambos pulmones provoca lesiones y edema en la membrana alvéolo-capilar; el aumento de la permeabilidad pulmonar lleva a que los exudados llenen los alvéolos, con la hipoxemia resultante. Los estudios preclínicos demuestran que sabizabulin tiene actividades antivirales y antiinflamatorias significativas al alterar la dinámica de los microtúbulos.
Antecedentes
Sabizabulin es un nuevo disruptor de microtúbulos oral que tiene actividades antivirales y antiinflamatorias duales en modelos preclínicos.
Métodos
Se realizó un ensayo clínico de fase 3, multicéntrico, aleatorizado y controlado con placebo con pacientes hospitalizados con Covid-19 de moderado a grave que tenían un alto riesgo de síndrome de dificultad respiratoria aguda (SDRA) y muerte.
Los pacientes fueron asignados aleatoriamente (2:1) a 9 mg de sabizabulin oral o placebo diariamente (hasta 21 días).
El punto final primario fue la mortalidad por todas las causas hasta el día 60.
Los puntos finales secundarios clave fueron los días en la unidad de cuidados intensivos (UCI), los días con ventilación mecánica y los días en el hospital.
Resultados
Un total de 204 pacientes fueron asignados aleatoriamente al tratamiento: 134 a sabizabulin y 70 a placebo. Las características basales fueron similares.
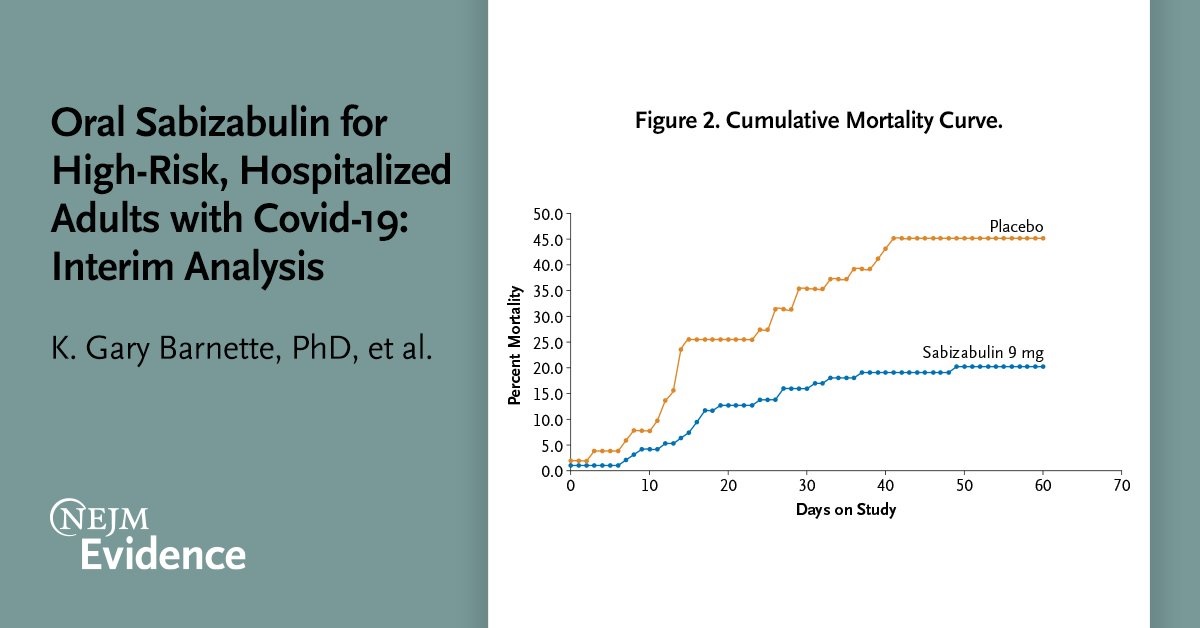
La superioridad de sabizabulin se demostró mediante un análisis intermedio planificado para los primeros 150 pacientes aleatorizados. El tratamiento con sabizabulin resultó en una reducción absoluta de 24,9 puntos porcentuales y una reducción relativa de 55,2 % en las muertes en comparación con el placebo (odds ratio, 3,23; IC del 95 %, intervalo de confianza, 1,45 a 7,22; P = 0,0042).
La tasa de mortalidad fue del 20,2 % (19 de 94) para sabizabulin frente al 45,1 % (23 de 51) para placebo.
Para los criterios de valoración secundarios clave, el tratamiento con sabizabulin resultó en una reducción relativa del 43 % en los días de UCI (P = 0,0013), una reducción relativa del 49 % en los días con ventilación mecánica (P = 0,0013) y una reducción relativa del 26 % en los días en el hospital (P=0,0277) versus placebo.
|
Conclusiones El tratamiento con sabizabulin dio como resultado una reducción absoluta del 24,9 % en las muertes en comparación con el placebo en pacientes hospitalizados con covid-19 de moderado a grave con alto riesgo de SDRA y muerte, con una menor incidencia de eventos adversos graves y adversos en comparación con el placebo. |
Discusión
Las vacunas siguen siendo el pilar para la prevención de infecciones graves y muertes por Covid-19. La mayoría de los pacientes se recuperarán de una enfermedad aguda de Covid-19. Los nuevos agentes antivirales molnupiravir y nirmatrelvir reducen la incidencia de hospitalizaciones o muertes relacionadas con el Covid-19 cuando se toman en un entorno no hospitalario dentro de los 3 a 5 días posteriores al inicio de los síntomas del covid-19. Para los pacientes que progresan a una enfermedad de COVID-19 de moderada a grave que requiere hospitalización, el riesgo de muerte sigue siendo alto. En este contexto, sin embargo, el antiviral molnupiravir no demostró beneficio clínico.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.






