Revisión sobre enfermedad por reflujo gastroesofágico

ResumenLa ERGE es una enfermedad altamente prevalente en nuestro país. La misma conlleva una alteración significativa en la calidad de vida de los pacientes con los consecuentes altos costos en salud. La comprensión de su fisiopatología es de fundamental importancia para el uso racional de los métodos diagnósticos y la implementación de la terapéutica apropiada en cada situación clínica. En esta revisión se trata a esta entidad en base a la mejor evidencia disponible, haciendo hincapié en los mecanismos fisiopatogénicos, la epidemiología, los métodos diagnósticos modernos y las normas de manejo actuales. Palabras claves. Enfermedad por reflujo gastroesofágico. |
Abreviaturas
ERGE: Enfermedad por reflujo gastroesofágico.
GERD: Gastroesophageal reflux disease.
ERNE: Enfermedad por reflujo no erosiva.
ERE: Enfermedad por reflujo erosiva.
EEI: Esfínter esofágico inferior.
UGE: Unión gastroesofágica.
CD: Crura diafragmática.
DIS: Espacios intercelulares dilatados.
IMC: Índice de masa corporal.
IBP: Inhibidores de la bomba de prótones.
Anti-H2: Antagonistas de los receptores de histamina-2.
NNT: Número necesario a tratar.
Introducción
La ERGE ha sido definida de distintas formas a través del tiempo, algunas de las cuales han generado confusión y controversias. En los últimos años se han llevado a cabo distintos consensos basados en evidencias para tratar el tópico y dar una definición operativa y normas de manejo consensuadas. El primero fue el de GENVAL 99`1 y el último fue el “multicontinental” de Montreal en el 2006.2 En éste se definió a la ERGE como aquel contenido gástrico que refluye al esófago y que genera síntomas molestos y/o complicaciones esofágicas o extraesofágicas.
Recientemente se han establecido las guías de ERGE, las cuales tuvieron en cuenta la información previa y utilizaron el sistema GRADE3 para establecer los niveles de evidencia.4 En estas guías ERGE se define por consenso como los síntomas o las complicaciones resultantes del reflujo del contenido gástrico hacia el esófago, la cavidad oral (incluida la laringe) o los pulmones. Asimismo, se subdivide en dos formas: la no erosiva (ERNE) (presencia de síntomas pero sin erosiones en el examen endoscópico) y la erosiva (ERE) (presencia de síntomas y erosiones en el examen endoscópico).4 Esto tiene como finalidad establecer diferentes fenotipos que conllevan distintas normas de manejo.
Fisiopatología
Se sabe desde un principio que la ERGE es una entidad multifactorial, pero existió una tendencia entre los clínicos a explicarla como un concepto unidimensional. En un primer momento fue equiparada a la hernia hiatal, luego al esfínter esofágico inferior (EEI) hipotensivo y finalmente a las relajaciones transitorias del EEI.
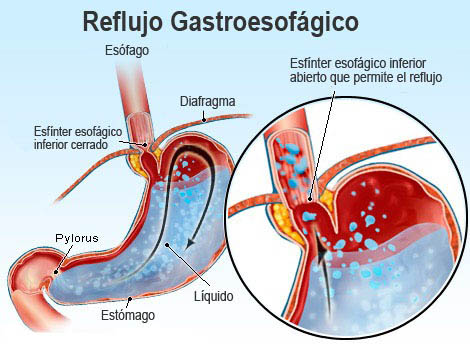
Actualmente se comprendió que todos estos elementos interactúan en la ERGE haciéndola una entidad multifactorial.5 En el modelo fisiopatológico actual, la ERGE resulta como consecuencia de la interacción de distintos factores en el tracto gastrointestinal superior. Entre ellos se incluyen el material gástrico (ácido, pepsina, sales biliares, enzimas pancreáticas) que es potencialmente nocivo para el esófago, la barrera antirreflujo en la unión gastroesofágica (UGE) que tiene como fin evitar el ascenso del contenido gástrico hacia el esófago, y mecanismos de defensa y reparación en el epitelio esofágico que contrarrestan los efectos de la exposición al ácido.6 Cuando la barrera antirreflujo se ve superada con frecuencia de tal manera que los mecanismos de defensa se vuelven insuficientes, el paciente desarrolla ERGE.
Barrera antirreflujo. La UGE está constituida por el EEI y la crura diafragmática (CD).5 Normalmente estas dos fuerzas actúan en una forma integrada y sinérgica. Hay que resaltar que la CD juega un rol fundamental en la prevención del reflujo inducido por esfuerzos y que las relajaciones transitorias del EEI son un mecanismo fisiopatogénico más frecuente que el EEI hipotensivo.7 La degradación mecánica de la UGE está conceptualizada como un continuo que comienza con alteraciones funcionales sutiles y termina con una hernia hiatal evidente. Los factores que interactúan en la alteración de la UGE tienen que ver con: la falla de sinergismo y/o la laxitud del anclaje entre el EEI-CD, un incremento en su distensibilidad como así también un incremento de la presión intrabdominal.5
Existen además factores de riesgo para la alteración de la UGE como la edad y la obesidad. La obesidad central promueve la aparición de ERGE por un aumento en la presión intraabdominal y el desarrollo de hernia hiatal.8-10 Además de esto, la grasa abdominal metabólicamente activa puede predisponer al desarrollo de esófago de Barrett y al adenocarcinoma del esófago a través de mecanismos independientes de la ERGE que promueven la progresión de la inflamación a metaplasia y neoplasia. Éstas incluyen alteraciones en los niveles de adipokinas, citoquinas y quemoquinas.5, 11
Factores gástricos. El retraso en el vaciamiento gástrico puede provocar reflujo debido a que el estómago está lleno durante más tiempo. Asimismo, el aumento en la presión intragástrica puede gatillar relajaciones transitorias del EEI.12
Por otro lado, se reconoce en la actualidad que el reflujo ácido que ocurre en el período postprandial inmediato tiene que ver con el llamado “acid pocket”. El mismo es consecuencia del pool de ácido que se encuentra en el estómago proximal por encima del quimo y que expone al esófago ante el fracaso de la barrera antirreflujo.13-15
Con respecto a la secreción ácida gástrica y de pepsina, a pesar que intuitivamente pensaríamos que está aumentada en la ERGE, varios estudios muestran que no es de relevancia y hasta está disminuida significativamente en algunos pacientes.16
Trastornos motores del esófago. Los trastornos en la motilidad del esófago están presentes en alrededor de un 30% de los pacientes con ERGE; la motilidad esofágica inefectiva es la alteración más prevalente.17A pesar de la presencia de trastornos motores en algunos pacientes con ERGE, su relevancia como mecanismo patogénico todavía no es clara. De hecho, se debate si la alteración en la motilidad del esófago es un fenómeno primario o secundario a la inflamación.18
Saliva. La deglución de saliva promueve no sólo la peristalsis primaria sino que permite la neutralización del reflujo ácido dada la presencia de bicarbonato.19 Varias publicaciones reportaron que el flujo de saliva está disminuido en pacientes con ERGE.20
Reflujo biliar. El rol del reflujo biliar en la fisiopatología de la ERGE ha sido subestimado. Sin embargo, existe suficiente evidencia que muestra que no sólo la cantidad sino también la composición del contenido refluido pueden ser importantes en la patogénesis de la ERGE. Varios estudios muestran que la concentración total de ácidos biliares en el aspirado del esófago está aumentada en pacientes con ERGE con esofagitis moderada y severa.21, 22
La mayoría de los ácidos biliares presentes en pacientes con ERGE no tratados con inhibidores de la bomba de protones están en su forma conjugada (con glicina y taurina) en una relación 3:1. Por otro lado, los inhibidores de la bomba de protones provocan sobrecrecimiento bacteriano intestinal en una considerable proporción de pacientes. Algunas de estas bacterias tienen la capacidad de desconconjugar los ácidos biliares cambiando la proporción con respecto a la forma conjugada en una relación de 1:3. Los ácidos biliares no conjugados son solubles y activos a un pH entre 4 y 6, y además son más dañinos (citotóxicos) que la formas conjugadas.23
Estudios de diferentes grupos mostraron que el 60% de los pacientes con ERGE refractario tienen tiempo de exposición biliar patológico a pesar del tratamiento con inhibidores de la bomba de protones.18
Mecanismos de defensa de la mucosa esofágica. Por otro lado, hay que resaltar la importancia fisiopatológica de los mecanismos de defensa de la mucosa esofágica. El primero de estos mecanismos es preepitelial y tiene que ver con la presencia de una capa de agua que tiene limitada capacidad de buffer. Esta fina capa está principalmente compuesta de bicarbonato de la saliva y bicarbonato secretado por la glándulas de la mucosa. El segundo, incluye las proteínas de adhesión epiteliales. Éstas impiden la difusión de hidrógeno y el paso de otras sustancias luminales como los ácidos biliares y la tripsina. Las proteínas intercelulares están disminuidas tanto en los pacientes con ERNE como en aquellos con ERE. El tercer nivel de defensa es el post-epitelial e incluye la neutralización del hidrógeno por el bicarbonato sanguíneo.18
Integridad de la mucosa esofágica. En la actualidad no hay discusión sobre el rol que juega la alteración de la integridad de la mucosa en pacientes con esofagitis erosiva. Hopwood describió por primera vez a fines de 1970 que los pacientes con esofagitis tienen espacios intercelulares dilatados (DIS) en las zonas no erosionadas.24 Más de 15 años después esto fue confirmado y aún descripto en pacientes con ERNE.25-27
Actualmente se ha utilizado la medición de la impedancia basal como parámetro de integridad de la mucosa. En este sentido se ha visto que tanto los pacientes con ERE como aquellos con ERNE tienen disminuidos los valores de impedancia basal comparados con los controles sanos.28, 29
En conclusión, en la actualidad se acepta que la ERGE es una enfermedad multifactorial antes que determinada por un solo mecanismo dominante como se creía previamente. Los factores intervinientes como la obesidad, la edad, los factores genéticos, el embarazo y el trauma pueden contribuir al deterioro de la unión gastroesofágica, resultando en la aparición de reflujo patológico y los síndromes acompañantes. La progresión de la enfermedad a través de la perpetuación de factores como la obesidad, la disfunción neuromuscular y la fibrosis llevan al desarrollo de hernia hiatal evidente. Esta última es un elemento central que impacta en la mayoría de los mecanismos que subyacen a la ERGE (relajaciones transitorias del EEI, EEI hipotensivo, vaciamiento gástrico, acid pocket) y explica su asociación con la severidad de la enfermedad y el daño de la mucosa.
Epidemiología y síntomas
La prevalencia de ERGE en la población fue estimada en base a la presencia de síntomas típicos (pirosis y regurgitación). Una revisión sistemática mostró una prevalencia del 10-20% en Occidente con una prevalencia más baja en Asia.30 En Asia, la prevalencia de ERGE es muy inferior a la de Europa y América del Norte, y típicamente varía entre 2,5% y 6,7%. En Latinoamérica, la prevalencia de ERGE en la población fue de 11,9% a 31,3% según una revisión sistemática realizada sobre 8 estudios (1 de Argentina, 5 de Brasil y 2 de México).31
En Argentina, fue realizado un estudio poblacional para evaluar la prevalencia de ERGE, utilizando un cuestionario de auto-informe validado. La población estudiada consistió en 1.000 individuos de 18 a 80 años de edad, provenientes de 17 áreas representativas de la Argentina, y se estratificó por edad, sexo, área geográfica y tamaño relativo de la población. Se incluyeron 839 sujetos con una edad media de 39,9 años +/-15,4. La prevalencia de pirosis y/o regurgitación, al menos semanal, fue de 23%.32 En un metaanálisis recientemente publicado, se consignó que Argentina junto con EE.UU., Reino Unido, Turquía y Suecia, tienen las prevalencias de ERGE más altas del mundo.33
Con respecto a la prevalencia de esofagitis erosiva, un estudio realizado en nuestro país incluyó 397 pacientes sometidos a endoscopía gastrointestinal. Los pacientes tenían 18 a 65 años de edad y todos sufrían síntomas típicos de ERGE al menos 2 días por semana. La prevalencia de esofagitis por reflujo fue de 35%, de las cuales el 80% fueron formas leves o moderadas y solamente un 20% mostró formas severas. Además, el 60% tuvieron formas no erosivas y el 5% esófago de Barrett.
Las variables clínicas asociadas con mayor injuria de la mucosa fueron los síntomas de reflujo nocturno [CP: 2,55 (IC 95%: 1,55- 4,18)] y un IMC mayor a 25 kg/m2 [CP: 1,91 (IC 95%: 1,03- 3,55)].34 Estas tasas son similares a la prevalencia observada en el estudio Canadian Adult Dyspepsia Empiric Treatment – Prompt Endoscopy (CADET-PE), en el cual el 43% de los pacientes que se presentaban al consultorio de atención primaria con síntomas abdominales superiores sufría de esofagitis por reflujo.35
La incidencia de la enfermedad está creciendo en las últimas décadas, lo cual trae como consecuencia un incremento en la tasa de complicaciones -la más indeseable es el adenocarcinoma del esófago- como así también un incremento en los costos en salud. En un trabajo realizado en EE.UU. se observó que los costos asociados a la ERGE típica resultaron en US$ 9 billones y llamativamente los de la ERGE extraesofágica resultaron discretamente inferiores a los costos globales por cáncer (US$ 50 billones vs US$ 58 billones). Esta situación condujo en EE.UU. a realizar una adecuación de las normas de manejo para controlar los costos inusitados que devienen fundamentalmente de la sintomatología extraesofágica.36
Los síntomas se subdividen en esofágicos (pirosis y regurgitación) y extraesofágicos. El dolor de pecho, luego de haber descartado patología cardiológica, puede ser un síntoma de ERGE. El mismo anteriormente se consideraba una manifestación extraesofágica de reflujo y actualmente fue incluido como una manifestación esofágica. Aunque la disfagia puede ser un síntoma de ERGE no complicada, su presencia requiere una meticulosa evaluación a fin de descartar otras entidades (trastornos motores del esófago, estenosis o malignidad), es un síntoma de alarma que requiere una pronta evaluación. Por otra parte, los síntomas extraesofágicos incluyen la tos crónica, el asma y la laringitis crónica.
Asimismo, un 38% de los pacientes pueden presentar síntomas de dispepsia (epigastralgia, saciedad precoz, náuseas, eructos) en forma concurrente (sobreposición).37 En un estudio epidemiológico basado en la población realizado en nuestro país se observó que la sobreposición entre ERGE y dispepsia fue del 13,6%.38
Diagnóstico
El diagnóstico de ERGE se realiza utilizando una combinación de síntomas, estudios endoscópicos, monitoreo ambulatorio de reflujo y respuesta a inhibidores de la bomba de protones (IBP).4 Los síntomas típicos (pirosis y regurgitación) mostraron en una revisión sistemática una sensibilidad del 30-76% y una especificidad del 62-96% para la presencia de ERGE.39 La respuesta a la administración empírica de IBP es una alternativa razonable para confirmar la ERGE, aunque un metaanálisis mostró algunas limitaciones de este abordaje, mostrando una sensibilidad del 78% y una especificidad del 54%.40 El esofagograma baritado no es un estudio recomendado para el diagnóstico de ERGE, ya que su sensibilidad para la detección de signos de esofagitis es extremadamente baja.
Asimismo, la presencia de reflujo espontáneo o provocado no aumenta la sensibilidad del test. Su única utilidad en la actualidad es la evaluación de pacientes con disfagia concurrente.41, 42 A pesar de que la mayoría de los pacientes no presentarán hallazgos anormales en la endoscopía,43 la misma debe ser la herramienta fundamental en esta entidad ya que permite categorizar adecuadamente la enfermedad, estableciendo los diferentes fenotipos que conllevan distintas normas de manejo. En este sentido, deberían suspenderse los IBP al menos 15 días previos a la realización de la misma. Los hallazgos endoscópicos asociados a ERGE incluyen esofagitis erosiva en sus distintos grados de severidad establecidos por la clasificación de Los Ángeles, la estenosis péptica y el esófago de Barrett.44
Hay que tener en cuenta que los pacientes con endoscopía normal se subdividen en varios grupos:
1) ERNE, es decir, pacientes con endoscopía normal pero con evidencia de ERGE en el monitoreo ambulatorio de reflujo
2) Pacientes sin ERGE, pero con otra enfermedad que explica los síntomas, como por ejemplo acalasia o esofagitis eosinofílica
3) Pacientes sin evidencia de enfermedad orgánica, es decir, aquellos con trastornos funcionales como la pirosis funcional (pacientes con endoscopía y monitoreo ambulatorio de reflujo normales).
Por otro lado, durante la endoscopía es fundamental la evaluación endoscópica en retroflexión del ángulo de His a través de la clasificación válvula flap (Clasificación Hill).
Es importante recordar que los hallazgos histológicos frecuentemente atribuidos a la ERGE tienen sensibilidad y especificidad subóptimas, por lo tanto, en la actualidad no está recomendada la realización de biopsias del esófago de rutina en pacientes con síntomas de ERGE sin hallazgos anormales en la endoscopía45 excepto cuando la presentación clínica sugiere esofagitis eosinofílica, en cuyo caso las biopsias son sustanciales para diagnosticar esta entidad. La manometría de esófago tiene un valor limitado para el diagnóstico primario de ERGE, ya que ni el EEI hipotensivo ni las alteraciones motoras del esófago son específicas de ERGE.
La manometría debe ser usada para localizar el EEI antes de la realización de impedanciometría/ph y antes de considerar una cirugía antirreflujo, con el objeto de descartar trastornos motores del esófago (acalasia o hipomotilidad severa) que contraindiquen la funduplicatura de Nissen.4 El monitoreo ambulatorio de reflujo (phmetría o impedanciometría/ph) es el único test que permite determinar la presencia de exposición ácida anormal del esófago, la frecuencia del reflujo y la asociación entre los síntomas y los episodios de reflujo. Tiene una excelente sensibilidad y especificidad (77-100% y 85-100%, respectivamente) en pacientes con esofagitis erosiva, aunque en pacientes con ERGE no erosiva la sensibilidad es menor (<71%).46 El agregado de la impedanciometría a la phmetría sola incrementa la sensibilidad del monitoreo del reflujo a casi el 90% ya que permite la evaluación del reflujo débilmente ácido y no ácido.47
La cápsula inalámbrica para el monitoreo de pH ofrece un incremento en la tolerancia del paciente y la opción de extender el estudio por 48 o hasta 96 hs. Esto permite evaluar en el mismo estudio la respuesta a IBP.4 Sin embargo, solo detecta pH ácido, aunque la prolongación del estudio en el tiempo permite aumentar el rédito diagnóstico.
El monitoreo ambulatorio de pH tiene indicación en pacientes refractarios a IBP y en la evaluación de manifestaciones extraesofágicas en las que haya dudas en cuanto a su relación con ERGE y en pacientes que se vayan a someter a una intervención quirúrgica antirreflujo.
El monitoreo ambulatorio de reflujo sirve para categorizar a los pacientes en los siguientes fenotipos:
- ERGE definido por una exposición acida patológica o episodios excesivos de reflujo ácidos o no ácidos (fracaso de barrera).
- Esófago hipersensible: reflujo fisiológico con asociación temporal entre los episodios de reflujo y los síntomas.
- Pirosis funcional. Reflujo fisiológico sin asociación entre los síntomas y los episodios de reflujo.
Es importante destacar que el manejo ulterior va a depender de esta categorización ya que en pacientes con ERGE hay que optimizar el manejo antirreflujo, en cambio los pacientes sin ERGE es poco probable que respondan a estas medidas. Por otro lado, la asociación sintomática es otro determinante de la respuesta al tratamiento antirreflujo, ya que los pacientes en los que hay correlación temporal entre los síntomas de ERGE y los episodios de reflujo van a presentar una mejor respuesta al tratamiento que aquellos en los que no existe dicha asociación.
Manejo de la ERGE
Aunque está generalmente recomendado realizar modificaciones en el estilo de vida, las evidencias que las avalan son prácticamente anecdóticas. Es importante, por lo tanto, limitar estas recomendaciones a una dieta saludable y evitar o utilizar con moderación alimentos o actividades específicas que desencadenen los síntomas.5 También es razonable recomendar que se evite la ingesta de alimentos, sobre todo con alto contenido graso, por al menos dos o tres horas antes de recostarse, una medida que resultó en mejoría de los síntomas de ERGE y exposición esofágica al ácido en estudios caso-control.48, 49
Un abordaje mucho más importante tiene que ver con el control del peso y del perímetro abdominal. Existen numerosos estudios que han demostrado la correlación entre la obesidad y la ERGE. Hay evidencia que indica la eficacia de la reducción de peso en la diminución de los síntomas de ERGE. Uno de estos estudios mostró que una pequeña disminución en el IMC de 3,5 kg/m2 conlleva a un 40% de disminución en el riesgo de ERGE, aún en mujeres con IMC normal.50 Asimismo, el bypass gástrico ha demostrado ser efectivo en la reducción de los síntomas de ERGE.51
La estrategia de manejo más aceptada para la ERGE es la de reducir la secreción ácida gástrica. Las opciones de tratamiento médico incluyen antiácidos, anti-H2 o IBP. Un metaanálisis demostró un efecto placebo global del 20% en pacientes con ERGE.52 Es de resaltar que este efecto placebo es mayor en pacientes con ERNE que con ERE y dentro de estos últimos es mayor en los pacientes con formas leves que en las severas. Un concepto importante para medir efectividad es la ganancia terapéutica que es el beneficio de la intervención sobre el placebo. En este sentido, la ganancia terapéutica es mayor en la ERE que en la ERNE y en las esofagitis leves más que en las severas. Con respecto al control sintomático, la ganancia terapéutica es mayor para la pirosis que para la regurgitación.
Los IBP han sido asociados a mayores tasas de resolución de la esofagitis y menores tasas de recaída en comparación a los anti-H2 y placebo en pacientes con esofagitis erosiva.53 En pacientes con ERGE no erosiva, una revisión sistemática de Cochrane demostró superioridad de los IBP frente a los anti-H2 y proquinéticos para la mejoría de la pirosis.54 El riesgo relativo (RR) para remisión de la pirosis en estudios controlados con placebo fue del 0,37 para IBP, 0,77 para anti-H2 y 0,86 para proquinéticos.54
Por lo antedicho, los IBP se han convertido en el tratamiento de primera línea. En general, hay pocas diferencias entre los distintos IBP disponibles. Sin embargo, en pacientes con respuesta terapéutica insuficiente a dosis estándares de IBP pueden beneficiarse del cambio a otro IBP o de la duplicación de la dosis.5
Existen en la actualidad seis clases de IBP disponibles (omeprazol, lanzoprazol, rabeprazol, pantoprazol, esomeprazol y dexlanzoprazol). Es importante recalcar que, aunque globalmente la efectividad de los IBP es similar, los estudios farmacodinámicos han evidenciado que existen algunas diferencias intra-sujeto. De esto surge que cambiar de IBP es una estrategia razonable en pacientes con respuesta insuficiente.4
El esomeprazol mostró un relativo aumento en la probabilidad de curación en la esofagitis erosiva del 5% a las 8 semanas, con un NNT de 25.55 En este metaanálisis no fue incluido el dexlanzoprazol. Todos los IBP (salvo el dexlanzoprazol) deben ser administrados 30-60 minutos antes de las comidas para asegurar su máxima eficacia. El dexlanzoprazol es un IBP de liberación dual. Los estudios comparativos (sólo con lanzoprazol) demostraron superioridad con respecto a los valores de pH esofágico.56
Por otro lado, un estudio open label demostró que es posible realizar la disminución de la dosis en pacientes que reciben IBP a doble dosis a una dosis única de 30 mg de dexlanzoprazol.57 A pesar de estas diferencias estadísticamente significativas en algunos de los estudios, desde el punto de vista clínico todos los IBP pueden considerarse equivalentes. Asimismo, es importante reconocer que existe variabilidad intra-sujeto en cuanto a la respuesta a distintos IBPs por diferencias en el metabolismo de los distintos fármacos.
Debe mantenerse el tratamiento con IBP en pacientes que han tenido complicaciones como la esofagitis erosiva en su forma severa o el esófago de Barrett y en los pacientes con recidiva de los síntomas luego de la suspensión de los IBP. Por otro lado, los pacientes con ERGE no erosiva pueden ser manejados satisfactoriamente con IBP a demanda.58 En los pacientes con enfermedad no erosiva se observa una recaída de los síntomas en 2/3 de los pacientes a lo largo del tiempo.59 Cerca del 100% de los pacientes con esofagitis, Los Ángeles C y D, recidivarán en un lapso de 6 meses.60
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.