¿Puede una dieta muy baja en calorías "revertir" la diabetes tipo 2?

|
Resumen En general, la diabetes mellitus tipo 2 (DM2) se considera una enfermedad crónica irreversible. Debido a que en algunas personas, una dieta muy baja en calorías (DMBC) puede provocar el retorno a una glucemia normal. Este estudio evaluó la durabilidad potencial de esta normalización y se definieron los mecanismos subyacentes. Diseño y métodos de investigación Las personas con una duración de la DM2 de 0,5-23 años (n = 30) siguieron una DMBC de 8 semanas. Todos los agentes orales o insulinas fueron suspendidos al inicio del estudio. Después de un retorno escalonado a una dieta isocalórica se inició un programa estructurado e individualizado para el mantenimiento del peso. Al inicio del estudio se midió la glucemia, la sensibilidad a la insulina, la secreción de insulina y el contenido de grasa del hígado y el páncreas; también se midió la glucemia al retornar a la dieta isocalórica y al cabo de 6 meses para permitir la comparación, ante todo, del cambio entre la post pérdida de peso y a los 6 meses. Se consideraron respondedores a aquellos que alcanzaron una glucemia en ayunas <126 mg/dl) después del retorno a la dieta isocalórica. Resultados El peso se redujo (de 98 +/- 2,6 a 83,8 +/- 2,4 kg) y se mantuvo estable durante 6 meses (84,7 +/- 2,5 kg). Doce de los 30 participantes alcanzaron una glucemia en ayunas <126 mg/dl después del retorno a la dieta isocalórica (respondedores), y 13 de 30 después de las 6 meses. Los respondedores tenían una duración más corta de la DM2 y una insulinemia en ayunas inicial más elevada. La HbA1c se redujo de 7,1 +/- 0,3 a 5,8 +/- 0,2% en los respondedores y de 8,4 +/- 0,3 a 8,0 +/- 0,5% en los no respondedores, y permaneció constante a los 6 meses (5,9 +/- 0,2 y 7,8 +/- 0,3%. Se consideraron respondedores a los que mostraron un retorno de la respuesta a la insulina hallada en la primera fase. |
Introducción
La DM2 ha alcanzado proporciones epidémicas que afectan a un 9,2% de la población de EE.UU. con un costo calculado en 322 mil millones de dólares en 2012. El costo personal es enorme, originado sobre todo por la pérdida visual, la amputación y la enfermedad cardiovascular prematura. No hay duda de la naturaleza clínica inevitable e inexorablemente progresiva de la DM2, con el empeoramiento del control de la glucosa, como lo han confirmado sucesivos estudios clínicos muy importantes. Al momento del diagnóstico se aconseja a los pacientes que acepten que son portadores de una enfermedad que sufrirán toda la vida, para así poder luchar contra ella. Se caracteriza por la necesidad de agregar tratamiento en forma secuencial y porque a los 10 años del diagnóstico, el 50% de las personas requiere insulina.
Sin embargo, en algunos individuos con DM2, es posible que después de adelgazar, la glucemia retorne a la normalidad. Aunque la reversión de la diabetes es más común después de la cirugía bariátrica, también puede ocurrir después de la disminución muy marcada de la ingesta calórica.
En la DM2 tratada con una DMBC, la glucemia en ayunas se normaliza en cuestión de días debido a la disminución rápida de la grasa hepática y al retorno a la normalidad de la sensibilidad hepática a la insulina, mientras que la función de las células ß también se normaliza al cabo de 8 semanas. Si se pudiera mantener la función hepática y de las células ß a largo plazo la como así la sensibilidad a la insulina podría cambiar el enfoque de todo el manejo de la DM2.
El Counterbalance Study (contrarrestando la falla de las células ß por la Acción a Largo Plazo para Normalizar la Ingesta Calórica) evalúa la hipótesis de que los individuos que alcanzaron glucemias en ayunas en el rango de los no diabéticos después de una dieta DMBC y permanecerían normoglucémicos durante el período en el que el peso se mantiene estable. Se definieron los mecanismos fisiopatológicos subyacentes para el control de la glucemia durante 6 meses.
Diseño y métodos de investigación
Diseño del estudio
Este estudio prospectivo, longitudinal realizado en un solo centro abarcó 3 fases:
- una fase con DMBC durante 8 semanas
- un retorno escalonado a la ingesta isocalórica de alimentos normales durante 2 semanas
- un programa de mantenimiento del peso estructurado y personalizado durante 6 meses.
Las mediciones se hicieron antes de la DMBC, luego del retorno a la ingesta isocalórica y al final de los 6 meses.
La medición del resultado primario fue el nivel de la glucemia en ayunas a los 6 meses en el grupo que alcanzó niveles no diabéticos después de la DMBC y del retorno a la alimentación normal; la comparación principal fue el cambio entre la post pérdida de peso y los 6 meses en los respondedores. El estudio fue más una evaluación de la respuesta fisiopatológica al cambio en la dieta que hacer un estudio clínico comparativo del tratamiento.
En este estudio se consideraron respondedores a aquellos que lograron una glucemia en ayunas <126 mg/dl después del retorno a una dieta isocalórica. Inmediatamente después de la semana 8 de la DMBC, el 87% del grupo de DM2 de corta duración y el 50% del grupo de DM2 de larga duración alcanzaron niveles de glucemia en ayunas no diabéticos. El estudio fue diseñado para definir la durabilidad >6 meses de los cambios clínicos y fisiopatológicos después una DMBC y del retorno a la alimentación isocalórica: no incluyó un grupo control bajo el tratamiento habitual.
Conclusiones
"La sensibilidad a la insulina hepática mejoró en los grupos de respondedores y no respondedores"
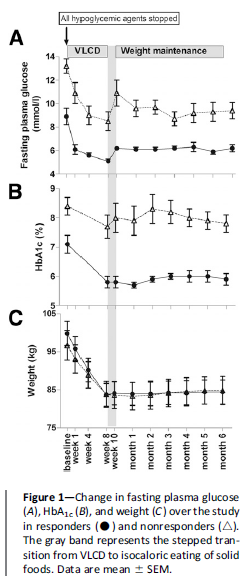 Los autores hallaron que en el 40% de los participantes que respondió a una DMBC alcanzando una glucemia en ayunas <126 mg/dl, la remisión de la DM2 se mantuvo por lo menos 6 meses. El retorno a los niveles de glucemia a no diabéticos se caracterizó por la mejoría sostenida de la secreción de insulina aguda, sin ayuda de los hipoglucemiantes. La sensibilidad a la insulina hepática mejoró en los grupos de respondedores y no respondedores.
Los autores hallaron que en el 40% de los participantes que respondió a una DMBC alcanzando una glucemia en ayunas <126 mg/dl, la remisión de la DM2 se mantuvo por lo menos 6 meses. El retorno a los niveles de glucemia a no diabéticos se caracterizó por la mejoría sostenida de la secreción de insulina aguda, sin ayuda de los hipoglucemiantes. La sensibilidad a la insulina hepática mejoró en los grupos de respondedores y no respondedores.
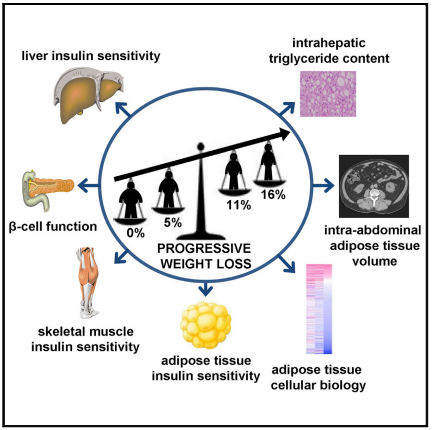
El programa de mantenimiento del peso estructurado e individualizado fue exitoso para prevenir el aumento del peso. La pérdida de peso dio lugar a la normalización del contenido de grasa hepática y de la sensibilidad a la insulina, tanto en los respondedores como en los no respondedores.
Los autores destacan que no hubo redistribución de grasa desde los depósitos subcutáneos o de otros tejidos hacia al hígado durante los 6 meses de estabilidad del peso, aunque los participantes siguieron siendo obesos o teniendo sobrepeso. Este hallazgo apoya el concepto de un umbral de grasa personal por encima del cual el tejido adiposo no puede almacenar los triglicéridos disponibles y tiene consecuencias importantes para el manejo del hígado graso no alcohólico.
La normalización del contenido de grasa en el hígado se acompañó de una disminución del 20% de la velocidad de producción de las lipoproteínas de muy baja densidad relacionadas con los triglicéridos. Estas lipoproteínas son las responsables de la liberación de triglicéridos a todas las células y tejidos extrahepáticos. La caída de la grasa que se observa en el páncreas es una consecuencia secundaria de la disminución del aporte de triglicéridos a los tejidos.
Los respondedores se diferencian principalmente en que tienen una insulinemia basal más elevada y respuesta de las células ß a la inyección intravenosa de glucosa. En los respondedores se observó la recuperación de la capacidad secretora aguda de insulina en niveles no diabéticos, no así en los no respondedores. La constancia de la respuesta de la insulina inducida por la arginina implica la persistencia del mecanismo de secreción de la insulina en la DM2 reversible a pesar de la pérdida de la sensibilidad a la glucosa. Esto concuerda con que la DM2 es una condición dada por la desdiferenciación de las células ß y no por la pérdida de células ß.
Los no respondedores dieron muestras de la deficiencia de insulina al inicio del estudio y de la falta de capacidad para recuperar la capacidad de secreción de la insulina.
En el páncreas de los seres humanos, la resonancia magnética detecta los triglicéridos intra y extracelulares totales de las células endocrinas y exocrinas, lo que disminuye singularmente en la DM2 después de la pérdida de peso. La importancia de los triglicéridos pancreáticos en la patogénesis de la DM2 fue demostrada inicialmente en roedores obesos con lipólisis local, que dio lugar a la inhibición de la función de las células ß mediada por los ácidos grasos.
En los islotes humanos in vitro, la exposición a concentraciones aún más modestas de ácidos grasos marcados causa la acumulación de triglicéridos. La exposición crónica de las células ß a los triglicéridos o los ácidos grasos in vitro disminuye la capacidad de las células ß para responder a un aumento agudo de la glucemia, y si se bloquean los receptores de ácidos grasos de las células ß, la secreción de insulina vuelve a la normalidad.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.