Fisura anal crónica

Introducción
Las fisuras anales son un problema común y doloroso. Sin embargo, existe mucha controversia sobre la opción ideal de tratamiento para las mismas. La crema de diltiazem y la toxina botulínica A (TBA) son nuevos agentes promisorios en el tratamiento de las fisuras anales.
El diagnóstico de las fisuras anales es relativamente fácil. Un desgarro en el epitelio escamoso del ano es usualmente encontrado en la línea media posterior [1,2]. El prurito perianal, sangrado y dolor, son los síntomas principales y ocasionan un gran malestar [3]. Aunque la etiología de la fisura anal permanece incierta, se asume que el dolor ocasiona una presión esfinteriana aumentada, que conduce a la isquemia del esfínter anal [4]. Por consiguiente, se ingresa en un círculo vicioso que impide el proceso de curación [1,5].
El alivio del aumento de la presión del esfínter anal se ha asociado con el alivio del dolor y la curación y, por lo tanto, es el objetivo primario del tratamiento [2,6]. Ello puede lograrse mediante una esfinterotomía química o quirúrgica. La esfinterotomía lateral interna (ELI) es altamente eficiente y logra la curación de la fisura en más del 90% de los pacientes. Sin embargo, es importante señalar que hasta un 9% de los pacientes experimentan incontinencia como consecuencia de ese procedimiento [7]. La aplicación tópica del trinitrato de glicerina (TNG) y del dinitrato de isosorbide (DNI), ambos dadores de óxido nítrico (ON), resulta en una tasa considerablemente baja de curación, de aproximadamente un 65%. También se ha reportado que el tratamiento con TNG y DNI provoca cefalea como un efecto colateral, llevando a que muchos pacientes lo descontinúen [5-8]. En los últimos años, 2 productos nuevos promisorios, el diltiazem tópico y la TBA, fueron evaluados en ensayos prospectivos y randomizados. Tanto la TBA como el diltiazem causan relajación del tono muscular; mientras que la TBA bloquea la liberación de acetilcolina desde las terminales nerviosas presinápticas, el diltiazem es un bloqueador de los canales de calcio [9-11]. Se halló que la TBA y el diltiazem eran iguales o superiores como donantes de ON, en el tratamiento de las fisuras anales, considerando el tiempo para la curación [10,11]. Además, en relación con los efectos colaterales y, en particular, con la cefalea, tanto la TBA como el diltiazem demostraron ser mejores opciones de tratamiento cuando se los comparó con otros donantes de ON [12].
En este trabajo, los autores presentan los resultados de un ensayo randomizado comparando los efectos del diltiazem en crema y de la TBA en el tratamiento de las fisuras anales. Hasta donde llega su conocimiento, este es el primer ensayo randomizado doble ciego entre la crema de diltiazem y la TBA en el tratamiento de las fisuras anales crónicas.
Pacientes y métodos
Este estudio fue un ensayo prospectivo, randomizado, doble ciego con 2 ramas. Todos los pacientes consecutivos con fisura anal crónica atendidos ambulatoriamente en el Diakonessenhuis Hospital, entre junio de 2005 y mayo de 2009 fueron elegibles para su inclusión en el estudio.
Para ser incluido en el estudio, el diagnóstico del paciente fue confirmado primero por un cirujano colorrectal experimentado, quien efectuó un examen físico cuidadoso del canal anal. Luego, los pacientes fueron incluidos en el estudio, después de brindar un consentimiento informado. El aspecto típico de una fisura anal es un desgarro longitudinal o una úlcera ovoide crónica en el epitelio escamoso del canal anal, mostrando en ocasiones las fibras blancas del esfínter interno. La ubicación de la fisura es en la línea media posterior, pero también pueden ocurrir en la línea media anterior. Un indicador externo en la piel (pilote centinela) puede estar presente en el extremo inferior de la fisura y una papila agrandada (hipertrófica) puede estar presente en el extremo superior. La fisura fue considerada como crónica, si los síntomas persistían por más de 4 semanas,
Los criterios de exclusión fueron: hipersensibilidad a la TBA o el diltiazem, enfermedad cardíaca, enfermedad muscular crónica, embarazo o falta de eficiencia en el lenguaje holandés. Los pacientes fueron asignados al azar a 1 de los 2 grupos de tratamiento. La randomización en bloque fue hecha por un farmacéutico antes de comenzar el ensayo. Los días de tratamiento fueron randomizados para para TBA o diltiazem al azar. De esa manera, todos los pacientes tratados en el mismo día podían ser sometidos al mismo tratamiento, para maximizar el uso eficiente de la TBA, dado que 1 ampolla de TBA se empleó para 4 pacientes. El protocolo del estudio fue revisado y aprobado por el Comité de Ética Médica y registrado en el Dutch Trial Register (parte del Dutch Cochrane Centre) como NTR1012.
Los pacientes recibieron crema de diltiazem al 2% (Anoheal®; S.L.A. Pharma, Reino Unido) combinado con una inyección de placebo, o una inyección de 0,2 ml (20 IE) de TBA (Botox®; Allergan, Holanda) combinado con una crema de placebo. La crema de diltiazem no está disponible en Holanda como una droga de marca registrada. Por lo tanto, la preparación de la crema de diltiazem y de la crema de placebo fue hecha por un fabricante extranjero. Se aconsejó a los pacientes que se aplicaran la crema justo dentro del ano, 2 veces al día, durante 3 meses. La TBA fue inyectada a izquierda o derecha, dentro del surco interesfintérico en la parte lateral del esfínter interno durante el examen rectal, con el paciente en posición genupectoral. A los 1, 2, 3 y 12 meses del seguimiento alejado, se evaluaron las quejas de los pacientes relacionadas con la fisura anal y los efectos colaterales del tratamiento, mediante un cuestionario. El dolor fue graduado sobre una escala visual análoga, yendo desde 0 (ausencia de dolor) a 10 (dolor insoportable). En cada visita, los pacientes fueron sometidos a examen físico para evaluar el proceso de curación. La continencia fecal fue analizada basalmente y durante el seguimiento. Se efectuó distinción entre incontinencia para gases, líquidos o sólidos.
Durante el ensayo, el código de randomización no estuvo disponible para el cirujano ni para el paciente.
El objetivo final primario del estudio fue la curación de la fisura después de 3 meses, lo que se definió como la epitelización o la cicatrización macroscópica de la fisura. Los objetivos finales secundarios fueron los efectos colaterales, puntaje de dolor y costos del tratamiento. Los pacientes fueron analizados de acuerdo con el principio de intención de tratamiento. El tratamiento fue considerado exitoso si la fisura había curado dentro de los 3 meses. En caso de dolor insoportable persistente durante el período del estudio, se les ofreció a los pacientes un tratamiento adicional (ya sea diltiazem, DNI o ELI, en un rango consecutivo de opción terapéutica). Esos pacientes fueron enlistados como no respondedores pero – no obstante – fueron analizados siguiendo en principio de intención de tratamiento.
Para probar la ventaja de la TBA sobre la crema de diltiazem en el tratamiento de la fisura anal, el poder de cálculo se basó en un poder estadístico del 80% y en un nivel de significación de P <0,050, asumiendo una tasa de éxito para el diltiazem y la TBA del 70% y 90%, respectivamente.
Para corregir la pérdida de pacientes durante el seguimiento alejado los autores extendieron el período de investigación para incluir un 15% más de pacientes. El análisis estadístico fue realizado utilizando la prueba de 2 para los resultados clínicos y una prueba apareada de t de Student para comparar los puntajes de dolor antes y después del tratamiento. El análisis fue realizado utilizando el programa SPSS versión 15 (SPSS, Chicago, IL). Un valor de P <0,05 fue considerado como indicador de significación estadística.
Resultados
Durante el período en estudio, se presentaron 686 pacientes con fisura anal en el hospital. Eventualmente, un total de 134 pacientes fueron enrolados en el ensayo, con 60 asignados al azar para recibir una inyección de TBA y 74 asignados para recibir diltiazem en crema. No hubo diferencia estadísticamente significativa entre los grupos en relación con la edad, género, duración de los síntomas y características de la fisura (Tabla 1). Después de 4 semanas, la curación de la fisura ocurrió en 15 de 60 pacientes (25%) en el grupo de TBA y en 10 de 74 pacientes (14%) en el grupo de diltiazem (P = 0,073). A los 3 meses, la fisura había curado en 26 de 60 pacientes (43%) en el grupo de TBA y en 32 de 74 pacientes (43%) en el grupo de diltiazem (P = 0,992). Después de 3 meses, la fisura anal no había curado en 26 y 35 pacientes en el grupo de TBA y de diltiazem, respectivamente. Los pacientes que no curaron después de 3 meses, o bien continuaron con diltiazem u otro donante de ON (en caso de prurito perianal), o fueron sometidos a un procedimientos de ELI (en el caso de resistencia a la terapia y dolor severo).
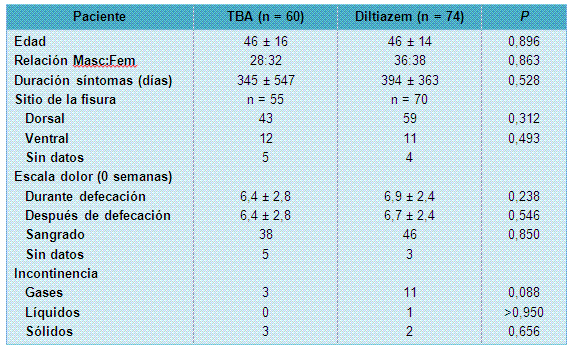
• TABLA 1: Características de los pacientes
La reducción en el puntaje del dolor >50% ocurrió en 49 pacientes (82%) en el grupo TBA y en 58 pacientes (78%) en el grupo de diltiazem. Los puntajes medios de dolor fueron casi idénticos, evaluados tanto durante la defecación como después de ella. Aunque los puntajes de dolor en el grupo de TBA fueron más bajos comparados con el grupo de diltiazem, no se observaron diferencias significativas en el seguimiento a 4, 8 y 12 semanas en ninguno de los grupos, en relación con el dolor durante y después de la defecación. Además, la reducción en los puntajes medios del dolor fue comparable en ambos grupos.
Hubo una mediana de seguimiento alejado de 39 meses. En el grupo de diltiazem, 13 de 74 pacientes (17,6%) experimentaron una recidiva, comparado con 7 de 60 pacientes (11,7%) en el grupo de TBA (P = 0,469). En el grupo de TBA 5 de 8 pacientes tuvieron recidiva dentro de los 12 meses después del tratamiento, mientras que 5 de 13 pacientes tuvieron recidiva dentro de los 12 meses en el grupo de diltiazem. Por lo tanto, las tasas de éxito a largo plazo después del análisis de intención de tratamiento fueron 32% y 26%, respectivamente, para TBA y diltiazem. Eventualmente, 23 pacientes (17%) fueron sometidos a un procedimiento de ELI después del fracaso del tratamiento. En relación con la incontinencia, no hubo diferencia significativa entre los pacientes de ambos grupos (Tabla 2).
• TABLA 2: Número de pacientes con incontinencia, basal y durante el seguimiento alejado
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.