Abatacept para pacientes con morfea profunda diseminada

Desarrollo
En la esclerodermia, la piel se hace esclerótica luego de una reacción inflamatoria inicial. La dermis se engrosa y endurece. La forma localizada, morfea, puede causar secuelas físicas o psicológicas, en particular la morfea panesclerótica y la morfea profunda. Estas variantes pueden manifestar esclerosis en el tejido conectivo septos de la grasa subcutánea y de la fascia muscular. La piel se inmoviliza y desarrolla una superficie deprimida. En casos severos se pueden desarrollar contracturas musculares.
La morfea es una enfermedad poco común. Es más frecuente en mujeres, y adultos jóvenes de 20-40 años. La etiología es desconocida. Se piensa que el proceso inflamatorio en la piel induce incremento en la síntesis de colágeno por los fibroblastos. Se ha sugerido una posible implicancia de los efectores CD4 células T subpoblación Th 17 en la patogénesis de la esclerodermia.
En la actualidad la morfea activa superficial puede tratarse con ultravioleta A1 (UVA1) con buenos resultados. Mientras tanto, no hay terapias efectivas para las variantes, profundas, progresivas y destructivas. En base a los descubrimientos sobre el rol de las células T efectoras, en particular Th17, se ha propuesto al abatacept como una terapia dirigida contra las células T que podría ser clínicamente beneficiosa. Se describen 2 pacientes tratados con abatacept en morfea profunda diseminada, crónica y progresiva. Abatacept es una proteína de fusión recombinante que inhibe selectivamente la activación de las células T vía unión competitiva a CD80 o CD 86, donde las células T están involucradas en la patofisiología de la enfermedad. Es aprobado para el tratamiento de la artritis reumatoidea.
REPORTE DE CASOS:
Caso 1:
La primera paciente de 47 años de edad, sana, presentó las primeras lesiones de morfea a los 22 años. Una biopsia de piel mostró los hallazgos histológicos típicos de morfea. La paciente no presentaba manifestaciones órgano específicas. La evaluación de sangre de rutina era normal. Los anticuerpos antinucleares (ANA) eran positivos. SSA, SSB, Scl-70, ENA, anticardiolipina y ARN polimerasa todos negativos.
Previamente, por las exacerbaciones de la enfermedad, la paciente había sido tratada con penicilamida, prednisolona, ciclosporina, corticoides de alta potencia en ungüento bajo oclusión, metotrexato, UVA1 (50 tratamientos), antimaláricos y mofetil-micofenolato, además de fisioterapia. Ninguno de los tratamientos tuvo un efecto convincente en controlar la actividad de la enfermedad.
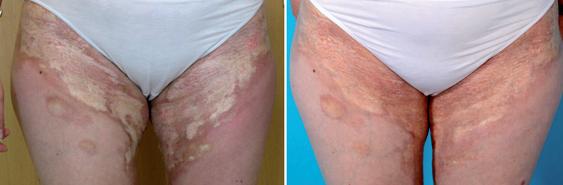
En mayo del 2009, la paciente presentó una exacerbación de la enfermedad, con nuevas lesiones y prurito severo. Clínicamente presentaba morfea diseminada, principalmente en extremidades, involucrando la piel sobre las articulaciones. Algunas lesiones eran nuevas, lesiones amarillo-blanquecinas con el anillo liláceo, otras eran más viejas y más escleróticas con atrofia con cambios hiperqueratósicos. Se observaba extensa hiperpigmentación post-inflamatoria (Fig. 1).
Fig 1: Paciente Nº 1 con morfea profunda diseminada (a) antes del tratamiento con abatacept y (b) luego de 16 tratamientos.
Una biopsia por punch de una lesión activa de muslo izquierdo confirmó el diagnóstico y mostró un infiltrado inflamatorio linfocitario alrededor de los vasos superficiales y profundos. Además se observaba inflamación en la unión entre dermis y grasa subcutánea, y las fibras de colágeno dérmico estaban engrosadas.
Previo al inicio de abatacept, se realizaron tests de escreening para hepatitis y tuberculosis que eran negativos. La radiografía de tórax era normal.
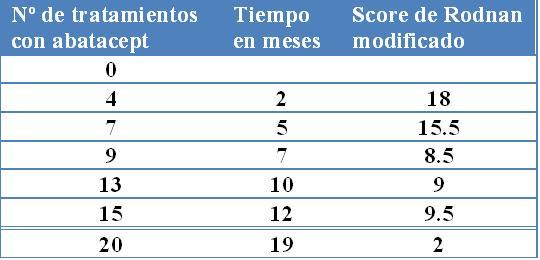
La paciente fue tratada con abatacept 750 mg intravenosos los días 1, 15 y 30 y posteriormente cada 4-6 semanas, acorde a su peso (66 kg). Recibió 20 tratamientos. Durante el tratamiento presentó hipertensión, un efecto conocido de abatacept. Al mismo tiempo, fue tratada con 15 mg de prednisolona, que se disminuyó a 0 antes del tratamiento 11 con abatacept. Luego de tratar su hipertensión con antagonistas del calcio y diuréticos, su presión se estabilizó. El tratamiento con abatacept fue bien tolerado. La paciente presentaba menos prurito, y se incrementaba la movilidad articular. La actividad de la enfermedad se redujo, al evaluar el cuerpo total y las lesiones individuales. El eritema alrededor de las lesiones se redujo (fig 1) y las lesiones antiguas se suavizaron. El efecto del tratamiento se evaluó por el score de Rodnan. El grosor cutáneo se determina por la palpación clínica de 17 áreas corporales con escala de 0-3 (normal, leve, moderada y severa). El score de Rodnan modificado deriva de la suma de los scores de las 17 áreas corporales. La determinación del score de la piel se reproducía de manera suficiente para incluirlo como una medida de resultados de tratamiento. La primera paciente tenía un score de Rodnan de 18 antes de iniciar el tratamiento, y de 2 luego de 20 tratamientos. Las evaluaciones se realizaban por BSG y ABO, separados o juntos (tabla I).
Tabla I. Score modificado de Rodnan antes y durante el tratamiento con abatacept en paciente Nº1.
Debido a la respuesta clínica y que la paciente no presentó eventos adversos severos, se continúa con el tratamiento. Se están incrementando los intervalos de tratamiento a 6 semanas, y se continúa con el monitoreo del efecto en piel y articulaciones.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.