Caso clínico XXXIII. ¿Cuál es su diagnóstico?

► Evolución:
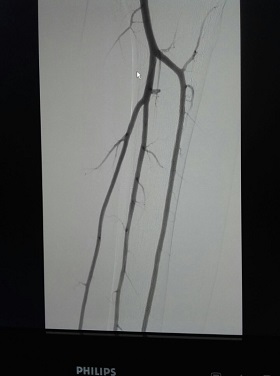
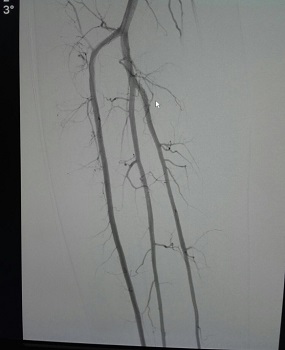
A su ingreso se indica tratamiento con droga bloqueante de los canales de calcio, terapia antiagregante, antiplaquetaria y se inicia corticoterapia a dosis inmunosupresora, presentando luego de 48 hs. parcial mejoría de la signo-sintomatología. Se realiza arteriografía que no muestra alteraciones.
El paciente refiere al reinterrogatorio dirigido haber consumido un comprimido de ibuprofeno asociado a ergotamina, no mencionado en el momento del ingreso.
♦ Arteriografía:
 |
 |
♦ Capilaroscopía: Buen flujo, densidad conservada, sin alteraciones en la arquitectura capilar, hemorragias o cianosis.
► DISCUSIÓN:
Melisa Realini
Luego de la presentación del caso descripto me propongo los siguientes objetivos:
- Caracterizar el Fenómeno de Raynaud y sus posibles causas.
- Analizar la importancia del diagnóstico temprano de la enfermedad vascular periférica.
- Evaluar el riesgo cardiovascular en el paciente HIV.
- Consideraciones finales.
El término fenómeno de Raynaud (FR) es utilizado para describir los episodios de isquemia digital transitoria caracterizados clínicamente por cambios intermitentes de la coloración cutánea distal, atribuidos a la vasoconstricción de arterias digitales, arteriolas precapilares y shunt arteriovenosos cutáneos.
Clínicamente se describen tres fases cromáticas secuenciales típicas, aunque no siempre están presentes en su totalidad: fase de palidez cérea provocada por vasoconstricción arterial y asociada a parestesias, disestesias, sensación de pinchazos y frío; fase de cianosis producida por la desoxigenación venosa y fase de rubor o hiperemia reactiva que se manifiesta con piel eritematosa y sensación de calor.
Dependiendo del grado del compromiso vascular y de la isquemia tisular puede llegar a producirse ulceración superficial o necrosis tisular. El diagnóstico del fenómeno de Raynaud es clínico y requiere respuesta afirmativa a estas tres preguntas: ¿Sus dedos son sensibles al frío?, ¿Cambian de color cuando los expone al frío?, ¿Se vuelven blancos o azules?
Hay que diferenciarlo de otras arteriopatías funcionales por vasoconstricción, por ejemplo acrocianosis, lívedo reticularis y eritema pernio.
En alrededor del 80% de las personas diagnosticadas de FR no se identifica ninguna causa y se denomina FR primario. Previamente, es imprescindible haber realizado una anamnesis y una exploración física minuciosas que ayuden a descartar todas las etiologías que lo puedan desencadenar y que lo clasifican como FR secundario.
En el FR primario la alteración vascular es principalmente funcional, debido a una alteración endotelial en la que hay un predominio del sistema vasoconstrictor por hiperactividad de sistemas vasoespásticos potentes como el alfa 2 adrenérgico, endotelina 1, tirosincinasa, angiotensina II, y serotonina, coexistiendo con una afectación en los sistemas vasodilatadores, principalmente óxido nítrico y prostaciclina. El FR secundario se caracteriza por crisis más severas y de mayor duración que interfieren con la vida diaria del paciente.
En este caso la vasculopatía estructural predomina sobre la disfunción endotelial, por lo que son evidentes los cambios proliferativos de la íntima y fibrosis de la media y adventicia. También se presentan anormalidades intravasculares, que incluyen activación plaquetaria, fibrinólisis, viscosidad aumentada, y estrés oxidativo.
La distinción entre FR primario y secundario es trascendental, dado que la intensidad de la isquemia digital y, por tanto, el pronóstico y el tratamiento, suelen diferir notablemente entre ambas formas clínicas. Se han propuesto criterios para definir el fenómeno de Raynaud primario (tabla 1), quedando alejado de esta clasificación el paciente por la presencia de asimetría y debilidad en los pulsos periféricos, aunque presente una capilaroscopía y laboratorio inmunológico normal.
Tabla 1. Criterios diagnóstico de fenómeno de Raynoud primario
| • Crisis simétricas de palidez o cianosis, desencadenadas por frío o estrés. |
| • Pulsos periféricos simétricos e intensos. |
| • Ausencia de lesiones cutáneas que indiquen edema, necrosis o gangrena. |
| • Capilaroscopía normal. |
| • Anticuerpos antinucleares negativos. |
| • Velocidad de eritrosedimentación < 20 mm/1° hora |
*Modificado y adaptado de LeRoy y Medsger
► ¿Cuál es el papel de la capilaroscopía y el laboratorio inmunológico en el fenómeno de Raynaud?
Los anticuerpos antinucleares tienen más interés por su alto valor predictivo negativo de transición a una enfermedad autoinmune, mientras que la visualización de un patrón capilaroscópico normal tiene un valor predictivo positivo del 93% y orienta a que el sujeto tiene un fenómeno de Raynaud primario; en cambio, la visualización de un patrón capilar alterado identifica a un grupo con probabilidad de tener fenómeno de Raynaud secundario y supone un riesgo de transición a enfermedad autoinmune del 47%.
La capilaroscopía periungueal es una técnica sencilla, segura, no invasiva y con una buena relación costo beneficio que permite el estudio detallado de la microcirculación periungueal in vivo. Además pone de manifiesto el daño microvascular que puede observarse en vasculitis de pequeños vasos. Si bien el paciente presenta laboratorio inmunológico y capilaroscopía normales, no es suficientes en este contexto para descartar causas secundarias.
Son muchas las causas de fenómeno de Raynaud secundario (tabla 2). Inicialmente se descartan causas anatómicas en nuestro paciente, la evaluación clínica y los estudios de laboratorio alejan además síndromes endócrinos, neurológicos o hematológicos.
Tabla 2. Causas de fenómeno de Raynaud secundario
| Enfermedades vasculares oclusivas | Lupus eritematoso sistémico, esclerodermia, síndrome de Sjögren, artritis reumatoidea, enfermedad mixta del tejido conectivo, polimiositis, síndrome CREST, enfermedad de Buerger, aterosclerosis, trombocitosis, vasculitis de células gigantes, arteritis de Takayasu. |
| Fármacos | Betabloqueantes, estrógenos, triptanes, ergotamínicos, anticonceptivos, bleomicina, interferón alfa, vinblastina, anfetaminas, ciclosporina, bromocriptina, cisplatino. |
| Infecciones | Hepatitis B y C, Parvovirus, Mycoplasma. |
| Síndromes hematológicos, neurológicos, endócrinos y cáncer | Mieloma múltiple, policitemia, crioglobulinemia, mixedema, hipotiroidismo, feocromocitoma, sarcoidosis, acromegalia, enfermedad de Fabry, enfermedad de Parkinson. |
| Causas ambientales | Tabaco, plomo, alcohol, cocaína, máquinas vibradoras. |
| Síndromes anatómicos | Síndrome del túnel carpiano, robo de la subclavia, costilla cervical. |
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.






