Tratamiento de la apnea del sueño no modificó el riesgo cardiovascular
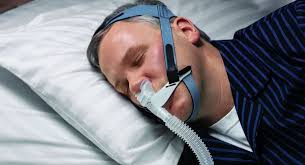
Usar un dispositivo de respiración para tratar la apnea del sueño podría ayudarle a dormir bien por la noche, pero quizá eso no reduzca su riesgo de fallecer de accidente cerebrovascular (ACV) o de una afección cardiaca, sugiere un nuevo análisis.
Al observar los datos de 10 ensayos clínicos, los investigadores encontraron que el riesgo de mortalidad por problemas cardiovasculares de los pacientes con apnea se mantuvo igual tanto si usaban un dispositivo de PPCVR (presión positiva continua en las vías respiratorias) o no.
Hasta ahora, la práctica médica aceptada ha dado por hecho que ya que la apnea del sueño puede llevar a la hipertensión, la inflamación y a que la sangre sea más espesa, el tratamiento debería reducir el riesgo de una persona de sufrir problemas cardiacos mortales, explicaron los investigadores en las notas de respaldo.
"Hay una gran cantidad de personas que están recetando la PPCVR y muchos pacientes usan la PPCVR con la impresión de que está mejorando sus resultados", dijo el Dr. Alfred Bove, profesor emérito en la Facultad de Medicina Lewis Katz de la Universidad de Temple, en Filadelfia. "La cuestión aquí es si mejora la mortalidad, y la respuesta es que no lo hace".
Las personas con apnea del sueño sufren pausas en la respiración o respiran superficialmente al dormir, según los Institutos Nacionales de la Salud de EE. UU. Estas pausas pueden producirse hasta 30 veces por hora, lo que altera el descanso nocturno.
Cuando se duerme, los músculos de la garganta que mantienen rígida y abierta la vía respiratoria tienden a relajarse. En algunas personas, los músculos se relajan tanto que la vía respiratoria se cierra, lo que provoca la apnea del sueño.
Los dispositivos de PPCVR evitan esto al bombear aire a presión en la garganta y los pulmones, mantener la tráquea abierta durante el sueño y prevenir el colapso episódico de las vías respiratorias.
En el análisis de casi 7,300 personas con apnea del sueño, los investigadores no encontraron ninguna conexión entre el uso de la PPCVR y un riesgo más bajo de ataques cardiacos, ACV o paro cardiaco repentino.
"La PPCVR prescrita para estos fines no parece proporcionar una mejora significativa en la mortalidad por la variedad de enfermedades cardiovasculares que conocemos", dijo Bove, ex presidente del Colegio Americano de Cardiología (American College of Cardiology).
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.






