Hinchazón y distensión abdominal

Introducción
La hinchazón ha sido definida como la sensación de aumento de la presión abdominal que puede ir acompañada o no de distensión abdominal objetiva, es decir, agrandamiento visible de la cintura. A la inversa, esta última puede ocurrir sin sensación de hinchazón asociada. Por lo tanto, la hinchazón es una sensación y la distensión es un signo, pero cada una puede producir gran angustia. Aunque hoy en día la distinción entre la hinchazón y la distensión está bien establecida, en la literatura anterior ambos términos se han utilizado imprecisamente.
La hinchazón y la distensión abdominal pueden ser manifestaciones de enfermedades orgánicas y, en primer lugar, en la etapa del diagnóstico diferencial deberían considerarse las causas potenciales.
|
En la práctica clínica, la hinchazón no está asociada a etiologías orgánicas definidas lo que a menudo lleva a los pacientes a solicitar la consulta médica. Se puede presentar como un síntoma cardinal o la queja principal, constituyendo una categoría amplia e imprecisamente definida denominada distensión abdominal funcional por los criterios Roma IV, pero más frecuentemente como parte de otros trastornos funcionales como la dispepsia funcional o el síndrome del intestino irritable (SII). De hecho, la hinchazón es una manifestación altamente prevalente en los pacientes con SII y para muchos es su síntoma más molesto.
En la dispepsia funcional, los pacientes pueden describir una sensación de hinchazón localizada en la parte superior del abdomen, a menudo posprandial, y a veces asociada a una distensión abdominal superior visible. La hinchazón dispéptica puede ser indisociable de la característica plenitud epigástrica que constituye un síntoma clave en el síndrome de distrés postprantdial subgrupo dispepsia funcional. Los pacientes dispépticos pueden describirlo con el término aún más impreciso pero más común "indigestión" o "digestión lenta".
Por el contrario, la hinchazón abdominal superior asociada a la gastroparesia tiende a acompañarse de náuseas y vómitos, no tan frecuentes en el síndrome de distrés postprandial. Los eructos crónicos pueden acompañarse de hinchazón como un disparador de las secuencias eructo-aerofagia (una característica que el paciente no reconoce) o como una consecuencia de inflar su estómago bombeando aire. En los pacientes con SII, la hinchazón tiende a manifestarse como una sensación abdominal difusa que suele ser descrita por los pacientes como "usar la ropa apretada".
La relevancia clínica de la hinchazón como síntoma es muy variable. Muchas personas se hinchan pero los niveles de preocupación difieren entre ellas. Los individuos sanos pueden ocasionalmente tener hinchazón, especialmente después de ingerir mucha comida, pesada o en asociación con una sobrecarga de productos alimenticios fermentables. Este tipo de distensión puede ser molesto pero rara vez suscita alguna preocupación, ya que suele ser de corta duración, como máximo unas pocas horas, y termina cuando el individuo expulsa las heces y/o los gases.
Por otra parte, el recuerdo de eventos similares pasados tranquiliza a la persona afectada que sabe que tendrán una pronta resolución. Sin embargo, hay individuos con expectativas poco realistas acerca de la tolerancia a los atracones esporádicos de alimentos y por lo tanto consultarán, no por la verdadera preocupación sobre la importancia de su hinchazón postprandial sino para obtener un medicamento o medida preventiva que le permita seguir abusando como le plazca sin experimentar el castigo de la hinchazón.
La hinchazón y la distensión, definidas como la evacuación de grandes volúmenes de gas por el ano coexisten, pero en definitiva no son iguales. La evidencia experimental indica que el aumento de la cantidad de substrato fermentable en el colon, por ejemplo la administración de un oligosacárido poco absorbible como la lactulosa, da como resultado la generación rápida de gas en exceso (sobre todo H2 y CO2), flatulencia e hinchazón.
Curiosamente, expresan los autores, la ingestión de fibras de psylllium de baja fermentación puede inducir una sensación de hinchazón similar pero sin exceso de producción de gas intestinal y por lo tanto sin aumento de la flatulencia. Este efecto de masa, disociado de la flatulencia, es frecuentemente reconocido por los pacientes hinchados como resultado de la ingestión de grandes cantidades de fibras, particularmente crudas, lo que agrava su hinchazón incluso si la frecuencia de la defecación aumenta.
Mecanismo del bloqueo funcional y la distensión
La hinchazón y la distensión abdominal pueden producirse por diferentes mecanismos, a veces coincidiendo en el mismo individuo. El reconocimiento del o los mecanismos predominantes ayuda a planificar un tratamiento eficaz
|
Mecanismo operatorio en la hinchazón/distensión funcional Aumento de la tensión de la pared intestinal Expansión gástrica e intestinal por aire y CO2tragados Aumento de la carga de fluido intestinal por moléculas osmóticamente activas Acumulación colónica de heces empaquetadas (+el deterioro del líquido del intestino delgado?) debido a la inercia del colon y a la obstrucción funcional de la salida Aumento del gas endógeno del colon debido a: Retención de sustrato fermentable Microbiota productora de gas Microbiota reducida del consumo de gas Alteración de la difusión intestinal del gas Percepción consciente aumentada de la tensión de la pared Inflamación de la pared intestinal Neurosensibilización: circuitos del dolor local, espinal y cerebral Emocional: estrés, ansiedad, somatización e hipervigilancia Otros: ritmo circadiano, comidas grasas, tejido adiposo intraabdominal y perimenstrual Remodelación del abdomen distendido por las respuestas viscerosomáticas anormales Maniobras conductuales aberrantes en respuesta a estímulos intestinales Expansión torácica Descenso diafragmático Relajación de los músculos abdominales |
⇒ Distensión e hinchazón asociadas a la acumulación de gas y/o líquido luminal
La aerofagia, que es la deglución excesiva de aire, a veces compuesta por la ingestión rápida de bebidas carbonatadas, puede inducir la hinchazón y la distensión debido al desfasaje entre la deglución de gas y la ventilación espontánea del gas. Sin embargo, éste no suele ser el caso por dos razones.
Primero, los aerofágicos tienden a ser también eructadores e incluso si llenan sus estómagos con aire (excluyendo los eructadores esofágicos) no acumulan cantidades suficientes en un momento dado como para producir hinchazón y distensión.
La segunda razón es que el aire que avanza desde el estómago hacia la parte superior del intestino se elimina rápidamente. El CO y el O2 difunden rápidamente a través de la pared intestinal permeable y el N2, que se absorbe mal, es propulsado rápidamente en sentido distal y expulsado a través del ano.
De hecho, luego de una serie de estudios experimentales realizados por los autores, se demostró que el intestino normal es extremadamente eficiente para propulsar caudalmente una mezcla de gases que imita la composición de los gases de la sangre venosa infundida en la parte superior del intestino delgado.
Las personas normales son capaces de impulsar el gas intestinal y expulsarlos por vía rectal aproximadamente a la misma velocidad a la que se infunde, con un pequeño volumen que queda dentro del intestino en un momento dado. Bajo estas condiciones solo una pequeña minoría de sujetos sanos retiene suficiente gas como para desarrollar hinchazón y/o distensión perceptibles.
Por el contrario, una proporción mucho mayor de individuos con síntomas abdominales funcionales, como en el SII, la hinchazón o la dispepsia funcional muestran una eliminación de gases deteriorada. Tales pacientes tienden a retener una proporción relativamente grande de gas infundido y, en consecuencia desarrollan una hinchazón abdominal incómoda.
El síntoma de hinchazón parece representar la expresión clínica de un desequilibrio entre el tono del intestino y el volumen del contenido
Estudios adicionales en voluntarios sanos compararon los efectos de la inhibición motora farmacológica del intestino y la retención voluntaria de la evacuación sobre la dinámica del gas. En el primero, la distensión no se acompañó de molestias mientras que en el último se produjeron ambas. Los resultados sugieren que, bajo las condiciones descritas, la distensión abdominal depende del volumen de los gases retenidos, mientras que la percepción de los síntomas depende de la actividad motora del intestino y del mecanismo de retención.
El síntoma de hinchazón parece representar la expresión clínica de un desequilibrio entre el tono del intestino y el volumen del contenido. Tal desequilibrio aumenta la tensión de la pared intestinal lo que genera la incómoda sensación de hinchazón. Los lípidos intraluminales acentúan la retención y la sensación de hinchazón, una observación que probablemente explica el agravamiento sintomático por las comidas grasas. Estos resultados experimentales proporcionan un marco teórico para el tratamiento farmacológico de la hinchazón.
En los pacientes con SII, no solo el gas sino otros componentes intraluminales físicos pueden distender los intestinos. El volumen de agua dentro del intestino delgado puede aumentar sustancialmente por la presencia de hidratos de carbono que se absorben lentamente como la fructosa y el manitol en asociación con distensión abdominal.
Otra posibilidad es la distensión directa por efecto del exceso de heces retenidas en los individuos constipados. Por lo tanto, no se ha establecido una causa directa y una relación de efecto entre el gas intraluminal y la hinchazón y es bastante posible que distintos sustratos del gas en la luz intestinal (fluido y/o sólido) también pueden provocar hinchazón, como en el experimento con sobrecarga de psyllium en voluntarios sanos.
⇒ Hinchazón y la distensión asociadas al aumento de la generación de gas intestinal
La fuente principal de gas intestinal es la fermentación intraluminal de sustratos dietéticos y endógenos que tiene lugar principalmente en el colon
Como se ha señalado antes, la flatulencia y la hinchazón no necesariamente están presentes simultáneamente en el mismo individuo El exceso de generación de gas puede, bajo las condiciones adecuadas, producir cualquiera de estas dos manifestaciones. A diferencia de la ingesta excesiva de aire por vía oral puede avanzar caudalmente, el exceso de generación de gas tiene lugar en el propio intestino. Los gases cuantitativamente importantes producidos endógenamente son: CO2 H2 y CH4.
Teóricamente, durante el período postprandial, se producen cantidades considerables de CO2 como producto de la neutralización del bicarbonato por el ácido gástrico que entra al duodeno, pero el CO2 rápidamente difunde a través de la pared del intestino delgado y muy poco permanece en la luz como para producir una distensión intestinal significativa.
La fuente principal de gas intestinal es la fermentación intraluminal de sustratos dietéticos y endógenos que tiene lugar principalmente en el colon. Los autores estiman que en individuos sanos, casi el 69% del gas total presente en el intestino se localiza en el colon. Sin embargo, solo el 23% del gas producido en el colon es finalmente expulsado por el ano; el resto es eliminado por otras vías, entre ellas la transmural o el consumo bacteriano.
La permeabilidad de la pared intestinal a la difusión del gas se modifica, entre otros factores, por el flujo sanguíneo y la inflamación, y juega un papel modulador en la acumulación del gas generado dentro del intestino mismo. Se sabe que en el colon las ondas pequeñas/frecuentes/rápidas que actúan como una escobilla de goma pueden impulsar el gas rápidamente más allá de otros contenidos de la luz intestinal, básicamente heces, y las expulsan junto con los gases. Por lo tanto, que el gas colónico generado permanezca o no dentro del colon depende de la permeabilidad física de la pared y del tipo de actividad motora. El ejercicio es otro factor importante ya que favorece el movimiento anterógrado y la evacuación del gas intraluminal.
Por otra parte, el gas intraluminal es consumido por bacterias las catabolizadoras especializadas, lo que contrarresta la generación de gas en el colon debida a la fermentación de los residuos alimentarios. El consumo de gas bacteriano por las bacterias metanógenas, la reducción del sulfato y las bacterias acetógenas es cuantitativamente importante.
La producción de gas aumenta rápidamente después de cada comida conteniendo sustratos no fermentables y no absorbibles. Recientemente, los autores demostraron que tanto la acumulación de residuos fermentables de sucesivas comidas así como la cantidad de residuos fermentables presentes entre cada comida determinan las tasas totales de producción de gas en los seres humanos sanos. La cantidad total de residuos fermentables presentes en el colon en un momento dado es bastante importante, lo que puede explicar por qué el estreñimiento tiende a estar asociado a la hinchazón y la flatulencia y, por el contrario, por qué la limpieza de los residuos retenidos mejora estas consecuencias no deseadas.
La distribución de los residuos líquidos y sólidos en el colon parece ser más bien uniforme y estable, aunque tienden a desplazarse caudalmente en la pelvis durante el período posprandial. Sin embargo, incluso aunque se ha informado que el tránsito colónico es lento en los pacientes con SII, la comparación del contenido no gaseoso del colon y la distribución entre los individuos sanos y los pacientes con hinchazón y distensión abdominal no muestra diferencias significativas.
Se ha postulado que el aumento de la producción de gas o la disminución del consumo de gas en los pacientes con hinchazón y flatulencia puede ocurrir debido a variaciones en la microbiota colónica. Sin embargo, cuando los pacientes con SII y los controles sanos ingieren una carga similar de carbohidratos fermentables, ambos grupos producen un volumen comparable de gas.
Por otra parte, en un estudio reciente que comparó la distribución del gas intraluminal entre personas normales y pacientes con trastornos funcionales con hinchazón y distensión abdominal no se observaron diferencias significativas en general, aunque en algunos individuos, la distribución o aberrante del gas o su acumulación, aunque sea en pequeñas cantidades, es detectable durante los episodios de hinchazón.
De hecho, durante eventos sintomáticos como los episodios de hinchazón y distensión, el volumen de gas colónico parece estar aumentado, aunque ligeramente. Por lo tanto, aunque las diferencias en el volumen de gas colónico entre los períodos asintomáticos y sintomáticos son generalmente mínimas, el mecanismo de hipersensibilidad visceral parece ser suficiente para aumentar la percepción consciente (hinchazón) y la activación de los reflejos viscerosomáticos no percibidos pero aberrantes que aumentan la circunferencia abdominal (distensión).
En contraste con la hinchazón y la distensión funcional, los pacientes con neuropatía intestinal avanzada y dismotilidad entérica desarrollan una distensión abdominal sintomática mediante un mecanismo sustancialmente diferente. El peristaltismo ineficaz resultante de las alteraciones de la motilidad entérica produce una marcada acumulación de gases intestinales con otro contenido luminal, el cual es directamente responsable de la distensión abdominal observada.
⇒ Percepción individual y atención enfocada
La percepción consciente de la distensión intestinal y abdominal probablemente juegue un papel determinante en la hinchazón sintomática. Es decir, el mismo grado de distensión intestinal y abdominal puede ser no percibido, producir molestias menores o dolor significativo, dependiendo del grado de sensibilidad consciente. De hecho, la hiperalgesia visceral, una característica común del SII y la hinchazón funcional, puede en gran medida ser la responsable de la sensación de "hinchazón", como se ha señalado anteriormente, en presencia de cantidades normales o sólo ligeramente aumentadas de gas intraluminal u otro contenido intestinal.
La hinchazón como sensación puede constituir una expresión de malestar justo por debajo del umbral de dolor. Es probable que la percepción consciente del contenido intraluminal aumente sustancialmente por el fenómeno fisiológico de la suma espacial de los estímulos distensivos aplicados simultáneamente en diferentes sitios, lo que resulta en un marcado aumento del puntaje de percepción. La tolerancia regional es otro factor importante. Se ha demostrado, por ejemplo, que la infusión de gas exógeno en el colon es mejor tolerada que el gas infundido en el intestino delgado.
Por otra parte, normalmente, el intestino tolera la carga postprandial usual de alimentos, líquidos y gas, lo que indica que la acomodación postprandial se consigue fisiológicamente sin aumentar la tensión de la pared intestinal. Tampoco se percibe la propulsión normal del contenido intraluminal que puede causar distensión intestinal transitoria por delante de la contracción de la propagación. Por lo tanto, parece bastante plausible que la hipersensibilidad visceral asociada a los trastornos intestinales convierte estos eventos, que normalmente no son percibidos por los individuos sanos, en hinchazón y otros síntomas.
Es importante reconocer que las respuestas perceptivas y las reacciones a los estímulos intestinales son funciones reguladas en varios niveles a lo largo del je cerebro-intestinal. Es así que tanto los estímulos intestinales percibidos como los no percibidos son modulados por mecanismos neurohormonales complejos que actúan periféricamente (donde la inflamación, la sensibilización y otros factores locales pueden actuar no solo como amplificadores y modificadores, sino también a lo largo de las vías de conexión con el cerebro autonómicas y medulares (con la participación de la excitación simpática, los mecanismos de inhibición descendente y otros mecanismos).
A nivel central, la emoción y la modulación del dolor cognitivo están profundamente interrelacionadas, lo que probablemente explica la importancia del estado psicológico (estrés y ansiedad) sobre la recepción central y la representación nociceptiva desde el intestino. También es evidente que la actividad central puede influir en las condiciones intestinales locales. Por ejemplo, se ha comprobado que la ansiedad y la depresión facilitan la inflamación intestinal. Por otra parte, la evidencia reciente indica que en 1/3 de los pacientes con SII, la angustia psicológica se desarrolla antes de la aparición de los síntomas intestinales lo que sugiere que la ansiedad y la depresión pueden no depender necesariamente los impulsores principales del síndrome.
Cuando se experimenta hinchazón, el trastorno emocional y de la modulación cognitiva del dolor parece desempeñar un papel facilitador. Es probable que las diferencias Individuales en la percepción consciente de un estímulo intestinal se deba a la amplia gama de intensidades de hinchazón y otras características que pueden observarse en respuesta a los estímulos intestinales estandarizados en estudios humanos experimentales. Asimismo, un estímulo dado por la distensión intraluminal puede provocar síntomas en un individuo (alodinia) y pasar desapercibido por otros.
⇒ Respuestas reflejas a los estímulos no percibidos
Los estímulos no percibidos pueden ser modulados y mejorados de manera similar por el sistema nervioso central. Por lo tanto, las reacciones viscerosomáticas anormales que producen distensión abdominal pueden operar, al menos en teoría, en ausencia de dolor.
Los tejidos extraintestinales dentro de la cavidad abdominal también posiblemente influyen en la percepción de la hinchazón y la distensión abdominal. Es probable que la acumulación de tejido adiposo intrabdominal también sea importante. Varios estudios han demostrado que la ganancia rápida de peso agrava la hinchazón sintomática y, por el contrario, la pérdida de peso tiende a asociarse con mejoría. Pueden estar en juego varios mecanismos.
En primer lugar, la acumulación intrabdominal de grasa puede limitar la expansión intestinal durante la distensión luminal por el gas o el líquido, estimulando así la sensibilidad de los receptores viscerales y peritoneales. En segundo lugar, la acumulación de tejido adiposo en el epiplón o el mesenterio puede tener una acción proinflamatoria debido a la capacidad de liberar citocinas inflamatorias contribuyendo así a la hipersensibilidad intestinal. Tercero, la distensión abdominal por la grasa puede contribuir a enfocar la atención del paciente en la región y exacerbar la respuesta sintomática ya que se sabe que la atención o la distracción modifican sustancialmente la percepción de los estímulos abdominales.
En las mujeres, otro factor relevante a considerar es el ciclo menstrual. Con frecuencia, durante el período perimenstrual (y a veces también durante la ovulación) de mujeres asintomáticas por lo demás normales se desarrolla hinchazón abdominal y malestar, lo que agrava su sufrimiento aumentando la hinchazón y la distensión. Los mecanismos siguen siendo poco claros, aunque el aumento de la sensibilidad visceral en la fase premenstrual es probablemente un factor relevante.
La hinchazón y la distensión abdominal también están muy influenciadas por las comidas y la evacuación. Muchos pacientes reconocen que la sensación de hinchazón aumenta durante el período postprandial y, en consecuencia, tienden a sentirse más cómodos durante el ayuno. Puede ser que la combinación de gas y quimo en varios niveles del tracto gastrointestinal mejore la estimulación sensorial intestinal durante la digestión (un efecto aparente en muchos individuos normales después de comer demasiado) superando así el umbral de percepción consciente, e incluso por encima del umbral del malestar. Estos efectos pueden potenciarse mediante la estimulación química de componentes alimentarios específicos como la grasa, que parece intervenir a través de mecanismos colecistoquinina-dependientes.
Las personas que son más propensas a hincharse pueden, por lo tanto, distenderse más y sentirse Incómodos después de las comidas, especialmente después de consumir alimentos grasos. Estas personas también pueden reconocer el empeoramiento de su sintomatología cuando se constipan y acumulan gran cantidad de heces dentro del colon. La evacuación puede producir alivio aunque es cierto que otros pacientes no necesariamente mejoran su sensación de hinchazón después de defecar.
Los agentes farmacológicos que alivian el estreñimiento han demostrado ser eficaces para mejorar la hinchazón en personas constipadas, pero es difícil discernir en qué medida son responsables de la evacuación de las heces retenidas o de los efectos neurofarmacológicos directos de estos agentes. En los pacientes con estreñimiento debido a la obstrucción de la salida, la hinchazón tiende a correlacionarse con el Impedimento de la expulsión del balón rectal.
⇒ Relación entre la hinchazón y la flatulencia
La relación entre la hinchazón y la flatulencia es algo ambigua. Los pacientes hinchados tienen la convicción de que se sentirían muy aliviados si pudieran expulsar el gas "retenido", ya sea por el ano o por la boca. A veces éste puede ser el caso, pero los pacientes hinchados también puede ser que los pacientes no consigan aliviar la sensación de hinchazón o distensión con la expulsión forzada de flatos. La razón no es clara ya que, intuitivamente, la evacuación del gas debería disminuir la distensión intestinal. Una posible explicación es la ubicación del estímulo de gas retenido que provoca la sensación de hinchazón.
Los autores previamente han demostrado que el gas que se acumula dentro del intestino delgado tiene más probabilidad le inducir malestar abdominal que el acumulado en el colon. Por el contrario, los pacientes que se quejan de flatulencia pueden no sentirse hinchados a menos que inhiban voluntariamente la expulsión de gas por razones sociales u otras razones. También han demostrado que la contracción anal voluntaria para restringir la eliminación del gas intestinal retenido produce, incluso en individuos normales, una distensión abdominal incómoda.
En la mayoría de los episódicos de hinchazón hay un ritmo circadiano muy evidente que modula la sensación de hinchazón y distensión abdominal. Los pacientes tienden a despertarse por la mañana sin hinchazón o con una hinchazón mínima. Después del desayuno y particularmente a la tarde o temprano a la noche, la sensación de hinchazón empeora y la distensión abdominal se hace más manifiesta.
Sin embargo, algunos no presentan dicho ritmo circadiano y permanecen permanentemente hinchados y distendidos durante largos periodos, dando lugar a un cuadro clínico más severo. En algunos pacientes, particularmente las mujeres, vestirse con ropa apretada agrava su malestar y la distensión abdominal se convierte en más molesta y consciente, aumentando su inquietud. Por otra parte, en algunos pacientes su aspecto corporal no satisfactorio producido por la distensión abdominal tiene consecuencias psicológicas adversas que pueden agravar la ansiedad y la depresión subyacentes.
⇒ Forma abdominal
Los individuos normales reaccionan a la distensión gástrica intestinal contrayendo sus músculos abdominales anteriores y relajando el diafragma. Mediante esta maniobra refleja aumenta la capacidad total de la cavidad abdominal sin que su abdomen sobresalga.
Los autores han demostrado que los pacientes que se quejan de hinchazón y distensión abdominal activan diferentes respuestas viscerosomáticas que provocan la expansión torácica, la contracción del diafragma y la relajación de los músculos oblicuos inferiores. Esta maniobra reestructura la cavidad abdominal y redistribuye su contenido dando como resultado la protrusión de la pared y la distensión visible.
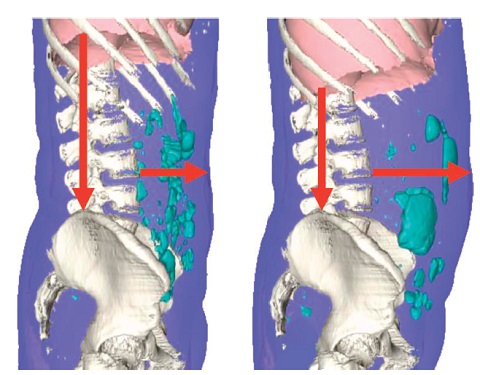
Imágenes abdominales en un paciente con hinchazón funcional. Panel izquierdo: la TC muestra un período no distendido con una leve sensación de hinchazón. Panel derecho: muestra al mismo paciente durante un episodio de hinchazón y distensión. Se observa la protrusión abdominal con el eje alargado de la columna vertebral y el marcado descenso del diafragma. El volumen intraintestinal de gas aumentó en solo 22 ml durante el episodio de hinchazón.
El volumen intrabdominal neto muestra solo un modesto aumento. Los investigadores sostienen que esta respuesta viscerosomática anormal en respuesta a los estímulos intestinales intraluminales constituye un mecanismo patogénico importante de la hinchazón asociada con distensión abdominal. La actividad abdomino torácica somática asociada a la distensión abdominal se aprecia incluso cuando se fija la curvatura dorsolumbar y se previene la lordosis lumbar, factor previamente considerado como determinante de los episodios de distensión abdominal. La remodelación del abdomen parece desarrollarse sin que el paciente tenga conciencia de las actividades musculares somáticas que la producen.
Curiosamente, dicen, los pacientes con dismotilidad entérica grave, que presentan una marcada distensión abdominal debido al gas y al líquido luminal retenidos, muestran reflejos de acomodación viscerosomáticos normales.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.