Linfocitosis y leucemia linfocítica crónica

| Aspectos destacados |
|
• La linfocitosis es comúnmente causada por infecciones virales transitorias, pero puede persistir en infecciones crónicas (hepatitis B, hepatitis C, VIH o tuberculosis) y leucemia linfocítica crónica (LLC). • Siempre se debe controlar e investigar la linfocitosis, incluida la realización de un hemograma completo con fórmula leucocitaria, frotis de sangre y examen de los ganglios linfáticos y el abdomen. • La leucemia linfocítica crónica (LLC) se diagnostica cuando hay ≥5.0 × 109/L linfocitos B monoclonales (confirmados mediante inmunofenotipado por citometría de flujo) y un frotis sanguíneo que confirma linfocitosis, células leucémicas pequeñas y de apariencia madura. • Se adopta una estrategia de observación cuando se trata a pacientes con LLC con enfermedad asintomática no activa. Cuando los pacientes tienen una enfermedad sintomática activa, se recomienda el tratamiento con quimioinmunoterapia. • La identificación de mutaciones genéticas es importante para guiar el tratamiento óptimo y ayuda a informar el pronóstico. |
| Introducción |
La linfocitosis se define como un recuento de linfocitos ≥5.0 x 109/L y comúnmente es causada por infecciones virales transitorias.
La linfocitosis también se puede observar en enfermedades crónicas (hepatitis B, hepatitis C, VIH y tuberculosis) y en la leucemia linfocítica crónica (LLC). Por lo tanto, una linfocitosis siempre debe ser monitoreada e investigada (Figura 1). Cuando el recuento de linfocitos se eleva de forma persistente, se requiere el aporte de un especialista en hematología.
La leucemia linfocítica crónica (LLC) es la leucemia más común en el mundo occidental, con una mediana de edad de diagnóstico de 70 años. La LLC implica una expansión monoclonal maligna de linfocitos B, con infiltración progresiva en los ganglios linfáticos y sitios de hematopoyesis, incluidos el hígado, el bazo y la médula ósea. Como tal, los pacientes pueden presentar linfadenopatía, hepatoesplenomegalia y citopenia dependiendo del grado de progresión de la enfermedad.
Morfológicamente, los linfocitos en la leucemia linfocítica crónica (LLC) parecen pequeños y maduros, pero generalmente no reaccionan y son disfuncionales, lo que resulta en susceptibilidad a infecciones causadas por hipogammaglobulinemia. Es inusual que los pacientes con LLC presenten los clásicos "síntomas B", como sudores nocturnos, fiebre y pérdida de peso. De hecho, la mayoría de los diagnósticos se identifican debido a un hallazgo incidental de linfocitosis en análisis de sangre de rutina.
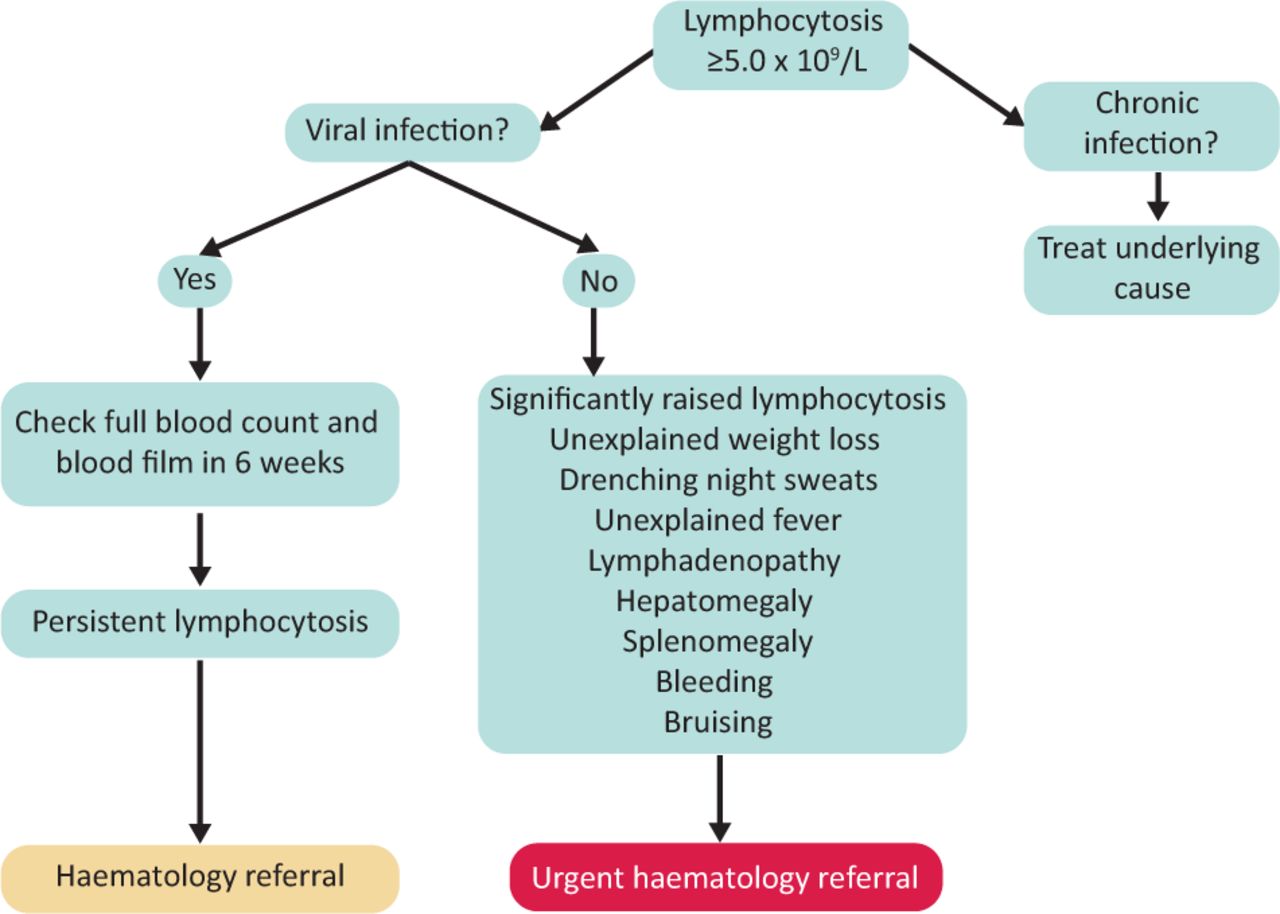
Figura 1. Vía de derivación de un paciente con linfocitosis.
| Examen |
Se debe realizar un examen completo de los ganglios linfáticos cervicales, axilares e inguinales, así como un examen abdominal en busca de signos de hepatoesplenomegalia, que se observa en aproximadamente el 50% de los casos.
Los signos de insuficiencia de la médula ósea pueden manifestarse como petequias o palidez. En el caso de que un paciente tenga alguno de los signos mencionados, con linfocitosis confirmada y sin infección viral reciente, se requiere una derivación urgente a hematología (Figura 1).
| Investigaciones |
La primera investigación requerida en caso de sospecha de leucemia linfocítica crónica (LLC) es un recuento sanguíneo completo, con un valor de glóbulos blancos que muestra linfocitos ≥5.0 × 109/L, indicando la necesidad de un frotis de sangre para evaluar la morfología y confirmar la linfocitosis. Se realizará una citometría de flujo para confirmar la clonalidad de los linfocitos B circulantes.
Los marcadores inmunofenotípicos característicos de la LLC incluyen CD5, CD19, CD20 y CD23. Las células son inmaduras y frágiles y se dañan durante la preparación del portaobjetos, dando así las características células de mancha que se ven al frotis. Juntos, la presencia de ≥5.0 x 109/L linfocitos B monoclonales y estos hallazgos característicos al microscopio, establecen el diagnóstico de LLC.
El análisis citogenético mediante fluorescencia es necesario para detectar la deleción del cromosoma 17 (del17p), que contiene el gen TP53 en su brazo corto, así como la secuenciación de genes para identificar mutaciones codificantes. Este es un gen supresor de tumores, a menudo denominado "guardián del genoma", y su eliminación o mutación se asocia con tasas de respuesta al tratamiento más bajas y una supervivencia libre de progresión más corta. La identificación de del17p o la presencia de mutación TP53 es clave para guiar los regímenes de tratamiento y ayuda a informar el pronóstico.
La lactato deshidrogenasa (LDH) y el test de antiglobulina directa (TAD) son investigaciones prácticas en pacientes anémicos y pueden ser útiles para identificar aquellos con anemia hemolítica relacionada con autoinmunidad (AHAI) que puede complicar la leucemia linfocítica crónica (LLC) y debe impulsar una revisión clínica urgente.
La púrpura trombocitopénica inmune (PTI) es otra complicación autoinmune de la leucemia linfocítica crónica (LLC) que puede causar plaquetopenia considerable.
En pacientes con infecciones recurrentes, se deben controlar los niveles de inmunoglobulina para detectar hipogammaglobulinemia. Se debe establecer el estado de hepatitis B, hepatitis C, citomegalovirus y VIH antes de cualquier quimioterapia-inmunoterapia para prevenir la reactivación del virus.
Aunque las biopsias por aspiración de médula ósea no son necesarias para un diagnóstico formal de leucemia linfocítica crónica (LLC), pueden ser útiles cuando el diagnóstico no está claro y para determinar la respuesta al tratamiento si es necesario.
La tomografía computarizada (TC) del cuello, el tórax, el abdomen y la pelvis a menudo se realiza en el estudio previo al tratamiento de quimioinmunoterapia. Las imágenes pueden evaluar la carga tumoral y establecer el riesgo de síndrome de lisis tumoral.
Donde hay ganglios linfáticos que crecen rápidamente, la biopsia ganglionar tiene un papel en el establecimiento de una posible transformación de la leucemia linfocítica crónica (LLC) en un linfoma de células B de alto grado. Este proceso se conoce como "transformación de Richter", y los pacientes suelen informar síntomas de fiebre y pérdida de peso.
| Manejo |
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.






